जब संक्रामक रोगों की बात आती है और टीकाकरण की आवश्यकता होती है, तो रूबेला मुद्दे अक्सर उत्पन्न होते हैं। कई लोगों ने इस बीमारी के बारे में सुना और जाना है, और कुछ को पता नहीं है कि यह क्या है। और जब वे इसके बारे में सुनते हैं, तो वे अक्सर निम्नलिखित प्रश्न पूछते हैं: “यह बीमारी क्या है? क्यों और किसके पास है? इसके मुख्य लक्षण क्या हैं? क्या वे बच्चों और वयस्कों में समान हैं? इस विकृति को दूसरों से कैसे अलग किया जा सकता है? उसकी चिकित्सा क्या है? यदि आप खुद का इलाज नहीं करते हैं और बच्चे का इलाज नहीं करते हैं तो यह जटिल कैसे हो सकता है? आप इसकी उपस्थिति को कैसे रोक सकते हैं? ”
रूबेला के प्रेरक एजेंट के बारे में हम क्या जानते हैं?
यह विकृति एक तीव्र वायरल संक्रमण है, जो या तो अधिग्रहित या जन्मजात हो सकता है। ट्रांसमिशन तंत्र और उनके परिणाम भी भिन्न हो सकते हैं।
इस बीमारी का प्रेरक एजेंट टोगोविरिडे परिवार है। यह आरएनए को सम्मिलित करने वाला रुब्रोवायरस जीनस का एकमात्र सदस्य है। यह मुख्य रूप से त्वचा और लिम्फ नोड्स को प्रभावित करता है। वायरस अत्यधिक संक्रामक है। और उसके संपर्क के बाद, जो लोग विशिष्ट प्रतिरक्षा नहीं रखते हैं वे 90% में बीमार हो जाते हैं।
छह महीने से कम उम्र के बच्चे जिनकी माताओं में एंटी-रूबेला इम्यूनिटी होती है, वे इस बीमारी से ग्रसित होते हैं। लेकिन अगर माताओं में कोई प्रतिरक्षा नहीं है, तो बच्चे तुरंत इस प्रकार के वायरल संक्रमण से संक्रमित हो सकते हैं। इस विकृति के साथ संक्रमण के मामलों की अधिकतम संख्या एक से सात साल की उम्र में आती है।
सचमुच, बीमारी का नाम लैटिन से "थोड़ा लाल" के रूप में अनुवादित किया गया है।
हर तीन से पांच साल में, आवधिक घटनाएं होती हैं। वे मौसम के परिवर्तन (शरद ऋतु से वसंत तक) के दौरान अपने अधिकतम तक पहुंचते हैं।
खोज का इतिहास
इस तथ्य के बावजूद कि रूबेला मुख्य रूप से बच्चों को प्रभावित करता है, यह वयस्क आबादी में भी हो सकता है।
पहली बार इस रोग के रूप में एक स्वतंत्र बीमारी की पहचान की गई और 1834 में जर्मन शोधकर्ता वैगनर ने इसका वर्णन किया। उन्होंने उससे "जर्मन खसरा" के रूप में बात की, क्योंकि उस क्षण तक वह इस बीमारी का एक प्रकार माना जाता था। रूबेला, एक स्वतंत्र नोसोलॉजिकल इकाई के रूप में, 1881 में इंग्लैंड में अंतर्राष्ट्रीय कांग्रेस में अनुमोदित हुई थी।
इस बीमारी का वायरस 1961 में तीन वैज्ञानिकों द्वारा स्वतंत्र रूप से पृथक किया गया था: टी। एच। वेलर, पी। डी। पार्कमैन, एफ। ए। नेवा।
रोगजन्य लक्षण
वायरल कण आकार में गोलाकार होते हैं, और उनका व्यास 65 - 70 एनएम है। ऊपर से, वे उस पर विली के साथ एक प्रोटीन झिल्ली से ढंके हुए हैं (यह कारक वायरस से कोशिकाओं के लगाव में योगदान देता है)। यह वायरस बाहरी कारकों के लिए प्रतिरोधी नहीं है: कमरे का तापमान कुछ ही घंटों में 56 - 57 डिग्री सेल्सियस पर अपनी मृत्यु में योगदान देता है, रोगज़नक़ को एक घंटे के भीतर, 100 डिग्री सेल्सियस पर - कुछ मिनटों के भीतर निष्क्रिय कर दिया जाता है। हालांकि, वायरस ठंड और एंटीबायोटिक दवाओं के लिए प्रतिरोधी है। क्षारीय और अम्लीय वातावरण, पराबैंगनी किरणों, ईथर, क्लोरोफॉर्म, फॉर्मेलिन में मर जाता है।
आप रूबेला कैसे प्राप्त कर सकते हैं?
जब गर्भावस्था के पहले तीन महीनों में इस वायरस से संक्रमित होते हैं, तो लगभग हमेशा (100% में) गर्भपात होता है या एक बच्चे में गंभीर जन्मजात विकृति बनती है।
एक बीमार व्यक्ति संक्रमण का एकमात्र स्रोत है।
इस वायरस के साथ संक्रमण मुख्य रूप से दो तरीकों से होता है: ट्रांसप्लासेंटल, एयरबोर्न, लेकिन एक तीसरी विधि इसके अलावा प्रतिष्ठित है - घरेलू (संपर्क)।
संक्रमण का स्रोत
एक व्यक्ति इस वायरस से बीमार होने के बाद, वह लगातार आजीवन प्रतिरक्षा विकसित करता है।
जिन बच्चों में जन्मजात रूबेला है, वे डेढ़ से दो साल तक थूक, मल, मूत्र से वायरस को बहा सकते हैं, इस संबंध में, इस बीमारी के साथ पैदा हुआ बच्चा संक्रमण का एक खतरनाक स्रोत है। ये बच्चे अधिक संक्रामक होते हैं और बीमारी के अधिग्रहित रूप वाले लोगों की तुलना में अधिक वायरस का स्राव करते हैं। खतरा इस तथ्य में निहित है कि बच्चों में जन्मजात रूबेला का हमेशा निदान नहीं होता है, और ऐसे बच्चे संक्रमण का एक छिपे हुए स्रोत बने रहते हैं।
एक महामारी विज्ञान के दृष्टिकोण से, सबसे खतरनाक वे रोगी हैं जिनके पास इस बीमारी का एक उपवर्गीय रूप है, क्योंकि यह स्पष्ट रूपों की तुलना में बहुत अधिक बार होता है।
संचरण मार्ग
इस संक्रमण के संचरण के मुख्य मार्गों को निम्नलिखित माना जाता है।
- एयरबोर्न। यह सबसे आम है। वायरस बातचीत के दौरान प्रसारित किया जाता है, चूम लेती है।
- प्रत्यारोपण (ऊर्ध्वाधर)। माता से बच्चे में प्लेसेंटा के माध्यम से वायरस का संक्रमण होता है।
- संपर्क या गृहस्थी (जब स्वच्छता आइटम, व्यंजन, खिलौने, आदि साझा करें)।
रूबेला ट्रांसमिशन के मार्ग अलग-अलग हैं, लेकिन यह जानना महत्वपूर्ण है कि यह विकृति तीसरे पक्ष के माध्यम से प्रेषित नहीं होती है!
इस विकृति के अधिग्रहीत रूप के लिए प्रवेश द्वार ऑरोफरीनक्स का श्लेष्म झिल्ली है, कुछ मामलों में त्वचा। फिर वायरस क्षेत्रीय लिम्फ नोड्स में प्रवेश करता है और उनकी सूजन (लिम्फैडेनाइटिस) को बढ़ावा देता है, मुख्य रूप से ओसीसीपटल और ग्रीवा लिम्फ नोड्स को प्रभावित करता है।
इसे खोजने का अगला चरण रक्तप्रवाह और विरामिया के विकास में हो रहा है, इसके बाद शिशु के अंगों और प्रणालियों को नुकसान पहुंचता है। इस घटना में कि प्रतिरक्षा प्रतिक्रिया की भागीदारी के साथ त्वचा पर एक भड़काऊ प्रतिक्रिया विकसित होती है, एनेंथेमा होता है; अगर एंडोथेलियल कोशिकाएं और हेमटोपोइएटिक अंग प्रभावित होते हैं - थ्रोम्बोसाइटोपेनिया; यदि यह प्रक्रिया तंत्रिका तंत्र को प्रभावित करती है, तो मेनिन्जाइटिस और एन्सेफलाइटिस विकसित होते हैं।
इस संक्रमण का प्रेरक एजेंट नासॉफिरिन्जियल बलगम और रक्त में पाया जा सकता है सात से नौ दिन पहले दाने दिखाई देता है, और इसके प्रकट होने के बाद - मूत्र, मल। रक्त में वायरस का पता लगाना इसमें एंटीबॉडीज (IgM, IgG) को बेअसर करने में योगदान देता है। बदले में, आईजीजी जीवन के लिए शरीर में रहता है, और यह वह है जो हस्तांतरित विकृति की गवाही देता है।
इस विकृति के जन्मजात रूप के साथ, संक्रमण के लिए प्रवेश द्वार नाल है। एक गर्भवती महिला के रक्तप्रवाह के माध्यम से रोग का प्रेरक एजेंट कोरियोनिक विली के उपकला कोशिकाओं और इस अंग के रक्त वाहिकाओं के एंडोथेलियम को प्रभावित करता है। इसके अलावा, भ्रूण बी-लिम्फोसाइट्स प्रभावित होते हैं, और इंटरफेरॉनोजेनेसिस में एक दोष उत्पन्न होता है; इसकी कोशिकाओं का प्रसार धीमा हो जाता है और दब जाता है। इन परिवर्तनों के कारण, कुछ क्षेत्रों में कोशिकाओं की माइटोटिक गतिविधि धीमा हो जाती है और अंग का सही विकास बाधित हो जाता है, पुराने संक्रमण का विकास और उन अंगों और प्रणालियों में जन्मजात विकृति के गठन जो बिछाने के स्तर पर हैं।
एक नवजात बच्चे में क्या विकृतियाँ होती हैं और उनमें कितनी गंभीरता होती है, यह सीधे तौर पर गर्भधारण की अवधि पर निर्भर करता है, जिसके दौरान एक गर्भवती महिला रूबेला से संक्रमित थी। यदि इसके साथ संक्रमण एक या दो महीने में होता है, तो यह जन्मजात हृदय दोष, मोतियाबिंद, बहरापन के विकास में योगदान देता है; तीन से चार महीनों में - मस्तिष्क क्षति। एक गर्भवती महिला इस बीमारी से बीमार हो जाती है या वायरस के संपर्क में नहीं है, इस बात पर निर्भर करता है कि वह इस वायरस से प्रतिरक्षित है या नहीं।
बच्चे के जन्म के बाद, वायरस शरीर में घूमता रहता है। इस बीमारी के जन्मजात रूप के साथ एक बच्चे में जन्मजात बहरापन, रेटिनोपैथी, थायरॉयडिटिस, मधुमेह, एन्सेफलाइटिस विकसित होता है।
आधुनिक दुनिया में, यह विकृति 15% गर्भवती महिलाओं में होती है। उनमें से आधे में, यह एक उप-पाठ्यक्रम है, और प्रक्रिया एक पुराने संक्रमण के रूप में आगे बढ़ती है। यदि गर्भवती महिला बीस सप्ताह के गर्भधारण के बाद इस वायरस से संक्रमित हो जाती है, तो अक्सर विकृतियां बहुत कम होती हैं, लेकिन एक ही समय में एक पुरानी बीमारी तंत्रिका तंत्र और संवेदी अंगों को नुकसान के साथ विकसित होती है।
ऊष्मायन अवधि क्या है?
इस अवधि को अव्यक्त भी कहा जाता है। यह उस समय से समय की अवधि को दर्शाता है जब रोग के लक्षण दिखाई देने तक माइक्रोबियल एजेंट शरीर में प्रवेश करता है।
इस बीमारी के प्रेरक एजेंट की अवधि 14 से 21 दिनों तक है, औसतन - 18-23 दिन।
एक बच्चे में रूबेला, लक्षण

2002 में, दुनिया के लगभग 60% देशों ने इस वायरस के खिलाफ टीकाकरण की शुरुआत की और इस संक्रमण वाले लोगों की संख्या में तेजी से कमी आई है।
अधिग्रहीत रूप में रोग का रोगसूचकता रोग की अवधि पर निर्भर करता है और विविध हो सकता है।
एटी ऊष्मायन अवधि कोई लक्षण नहीं।
यह बहुत महत्वपूर्ण है कि इस "बचपन के संक्रमण" के रोगसूचकता आम सर्दी के लक्षणों के समान है, इसलिए इसका समय पर तरीके से निदान करना हमेशा संभव नहीं होता है (और इतना ही नहीं माता-पिता बिना डॉक्टर की जांच और एनामेनेसिस के भी)!
उत्पादक अवधि अनुपस्थित है या कई घंटों से कई दिनों तक रहता है। इस समय, ओसीसीपिटल, पीछे के ग्रीवा, और कान के पीछे लिम्फ नोड्स में वृद्धि होती है। वे तालमेल पर कठोर और दर्दनाक हो जाते हैं। इसके अलावा, prodrome में शरीर का तापमान 37.5 - 38 ° C तक बढ़ सकता है; कठिन तालू पर श्लेष्म झिल्ली, गुलाबोला एंन्थेमा पर एक हल्की-सी चमक होती है। ज्यादातर मामलों में यह क्रोमियम बड़े बच्चों में होता है और छोटे बच्चों की तुलना में अधिक गंभीर होता है। निरर्थक लक्षण भी हो सकते हैं: हल्के ठंड लगना, उनींदापन, गले में खराश, खाँसी, माइनर राइनाइटिस आदि।
लिम्फाडेनोपैथी - यह इस विकृति का एक प्रारंभिक और पैथोग्नोमोनिक लक्षण है। यह मुख्य रूप से ओसीसीपटल और पीछे के ग्रीवा लिम्फ नोड्स को प्रभावित करता है (ज्यादातर मामलों में, अन्य लक्षणों के विकास से एक से दो दिन पहले)। लिम्फ नोड्स के इन समूहों में एक लोचदार स्थिरता होती है, उन्हें अन्य ऊतकों को वेल्डेड नहीं किया जाता है, जो पल्पेशन पर थोड़ा दर्दनाक होता है। ये परिवर्तन दाने दिखने के एक से दो सप्ताह तक बने रहते हैं।

इस बीमारी की दुर्लभ जटिलताओं एन्सेफलाइटिस, थ्रोम्बोसाइटोपेनिया, गठिया हैं।
कैटरल घटना और नेत्रश्लेष्मलाशोथ की उपस्थिति हमेशा नहीं होती है, अधिक बार वे खराब रूप से व्यक्त होते हैं। उनकी अवधि औसतन दो से तीन दिनों की होती है।
इस विकृति का जन्मजात रूप लक्षणों की एक त्रय (तथाकथित ग्रेग त्रय) की विशेषता है:
- मोतियाबिंद... इस लक्षण की शुरुआत संक्रामक एजेंट के प्रत्यक्ष साइटोपैथोजेनिक कार्रवाई का परिणाम है। आंख के लेंस में इसकी दृढ़ता कई वर्षों तक रह सकती है। यह विकृति एकतरफा और द्विपक्षीय दोनों है और माइक्रोफथाल्मिया के साथ संयोजन के लिए प्रवण है;
पैथोलॉजी की नेत्र संबंधी अभिव्यक्तियां बच्चे के जन्म के कई साल बाद दिखाई दे सकती हैं।
- बहरापन। इन परिवर्तनों की हल्की डिग्री अधिक बार कई वर्षों के बाद निर्धारित की जाती है। अक्सर, यह लक्षण वेस्टिबुलर शिथिलता के साथ जोड़ा जाता है;
- दिल की बीमारी। 78% मामलों में, एक वाहिनी जो बोटालिस के साथ अतिवृद्धि नहीं होती है, निर्धारित की जाती है।
इस त्रय के अतिरिक्त, कई अन्य जन्मजात अभिव्यक्तियाँ हैं। ये शामिल हैं: microcephaly, microphthalmia, dilate fontanelles, glaucoma, cleft palate, interstitial pneumonia, hepatitis, myocarditis, meningoencephalitis, vestibular तंत्र को नुकसान, genitourinary system की ख़राबी, dermatitis, thrombocytopocytosisia।
तंत्रिका तंत्र में परिवर्तन के रूप में प्रकट होते हैं: परिवर्तित चेतना, उनींदापन, चिड़चिड़ापन, बरामदगी, मांसपेशियों की कमी, पक्षाघात। भविष्य में, आंदोलन विकारों, दौरे, हाइपरकिनेसिस के रूप में प्रकट होता है। इसके अलावा, बच्चा मानसिक विकास में पिछड़ना शुरू कर सकता है।
बच्चों में जन्मजात रूबेला अक्सर खुद को भी प्रकट करता है: शारीरिक विकास में कम शरीर का वजन, छोटा कद, महत्वपूर्ण अंतराल। इस विकृति वाले लगभग 16% बच्चे पहले चार वर्षों में दिल के दोष, सेप्सिस और आंतरिक अंगों को नुकसान के कारण मर जाते हैं।
बच्चे के जन्म के बाद पहले सप्ताह में थ्रोम्बोसाइटोपेनिया की उपस्थिति सबसे अधिक स्पष्ट होती है; रक्तस्रावी अभिव्यक्तियां दो से तीन महीने तक त्वचा पर बनी रह सकती हैं।
जन्मजात रूप की विशिष्ट अभिव्यक्तियों में शामिल हैं: हेपेटाइटिस, हेपेटोसप्लेनोमेगाली, हेमोलिटिक एनीमिया के साथ रेटिकुलोसाइटोसिस और विकृत एरिथ्रोसाइट्स, सीरस मेनिनजाइटिस, इंटरस्टीम न्यूमोनिया, ट्यूबलर हड्डियों को नुकसान। अधिकांश नवजात परिवर्तन छह महीने के भीतर गायब हो जाते हैं।
रूबेला के साथ एक रोगी दाने की शुरुआत के बाद पांचवें दिन तक संक्रामक होता है, और जन्मजात रूप के साथ - डेढ़ साल तक।
निम्नलिखित दोष बहुत कम आम हैं: जीनिटोरिनरी सिस्टम (क्रिप्टोरचिडिज्म, हाइपोस्पेडिया, हाइड्रोसेले, बाइकोर्नेट गर्भाशय, डाइकोटीयल्डोनस किडनी), गैस्ट्रोइंटेस्टाइनल ट्रैक्ट (पाइलोरिक स्टेनोसिस, पित्त नलिकाओं का एट्रेसिया), साथ ही साथ त्वचा के रूप में त्वचा में परिवर्तन होते हैं।
वैज्ञानिक प्रमाणों के अनुसार, यह ज्ञात है कि जिन बच्चों का जन्म उन माताओं से हुआ था जिन्हें गर्भावस्था के दौरान यह संक्रामक बीमारी होती है, उनमें जीवन के पहले सात वर्षों में मानसिक क्षमता कम होती है।
इस रोगविज्ञान की मुख्य नैदानिक विशेषताएं:
- यह महामारी से ज्ञात है कि इस संक्रामक बीमारी के साथ बच्चे और एक रोगी के बीच संपर्क था;
- सबसे अधिक बार सर्दियों-वसंत की अवधि में होता है;
- एक मैकुलोपापुलर गुलाबी चकत्ते की विशेषता है, जो मुख्य रूप से अंगों, पीछे, नितंबों की एक्सेंसर सतहों पर स्थानीयकृत है;
- लिम्फाडेनोपैथी। इसे बीमारी के शुरुआती संकेत के रूप में जाना जाता है। ओसीसीपटल और पीछे के ग्रीवा लिम्फ नोड्स में वृद्धि, स्पर्श के लिए दर्दनाक हो जाते हैं।
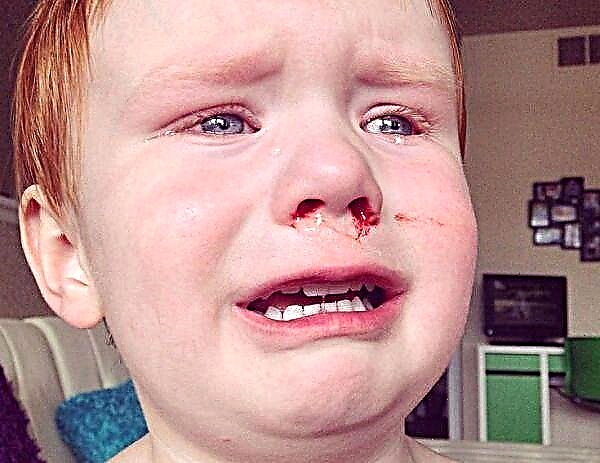
रूबेला दाने के लक्षण। एक तस्वीर
इसकी उपस्थिति भयावह लक्षणों के साथ संयुक्त है। पहले तत्व चेहरे पर दिखाई देते हैं, और कुछ घंटों के बाद पूरे शरीर पर। परीक्षा में और यहां तक कि फोटो में, यह प्रतिस्थापित किया जा सकता है कि यह गुलाब का फूल और महीन-धब्बेदार-पैपुलर है। चकत्ते के तत्व त्वचा की अपरिवर्तित पृष्ठभूमि पर दिखाई देते हैं, एक-दूसरे के साथ विलय नहीं करते हैं, वे मुख्य रूप से अंगों की बाहरी सतहों, पीठ, नितंबों और जांघों की बाहरी सतह पर स्थित होते हैं। त्वचा पर एक्सेंथेमा की उपस्थिति दो से तीन दिनों तक रहती है, और फिर यह बिना किसी रंजकता और छीलने के निशान के बिना गायब हो जाती है।
रूबेला निदान
केवल डॉक्टर ही शिकायतों, anamnesis, परीक्षा, नैदानिक अनुसंधान विधियों के आधार पर सही ढंग से निदान कर सकते हैं, इसलिए आपको इस मुद्दे से खुद नहीं निपटना चाहिए।
यह निदान निम्नलिखित के आधार पर किया जाता है:
- सामान्य रक्त परीक्षण। यह ल्यूकोपेनिया, लिम्फोसाइटोसिस, सामान्य ईएसआर, 10 - 30% प्लाज्मा कोशिकाओं को दर्शाता है;
- सीरोलॉजिकल विधि। इस वायरस के एंटीबॉडी को सीरम वैज्ञानिक प्रतिक्रियाओं (आरएन, आरटीजीए, आरएसके, आरएमएफ) के कारण रक्त सीरम में निर्धारित किया जाता है। युग्मित सीरा का अध्ययन रोग की शुरुआत से पहले-तीसरे और आठवें-बारहवें दिन पर किया जाता है। यदि एंटीबॉडी टिटर चौगुनी हो जाती है, तो यह तथ्य शरीर में इस संक्रमण की उपस्थिति को इंगित करता है;
- विषाणु संबंधी विधि। रोग के प्रेरक एजेंट को नाक, रक्त, मस्तिष्कमेरु द्रव, मूत्र से अलग किया जा सकता है। व्यावहारिक रूप से व्यवहार में उपयोग नहीं किया जाता है।
यदि ईएलआईएसए में रक्त में विशिष्ट आईजीएम एंटीबॉडी का पता लगाया जाता है, तो यह प्रत्यक्ष प्रमाण है कि बच्चे को हाल ही में इस संक्रमण का सामना करना पड़ा है, या उसके पास इसका जन्मजात रूप है।
विभिन्न उम्र के बच्चों में रूबेला की विशेषताएं
जीवन के पहले वर्ष में बच्चों में यह रोग बहुत कम ही होता है। हालांकि, जब यह इस उम्र में होता है, तो इसमें बिजली की तेजी होती है और बच्चे की गंभीर स्थिति की विशेषता होती है। रक्त-मस्तिष्क बाधा की अपरिपक्वता के कारण, एन्सेफलाइटिस और मेनिन्जाइटिस की संभावना अधिक है।
इसलिए, इस वायरस से संक्रमित होने पर जीवन के पहले वर्ष में बच्चों का आपातकालीन अस्पताल में भर्ती होना अनिवार्य है।
किशोरावस्था और वयस्कता में, बीमारी का कोर्स गंभीर है।इसमें नशा (सिरदर्द, ज्वर का तापमान, ठंड लगना, मायगेलिया), कैटरल अभिव्यक्तियाँ (सूखी खाँसी, गले में खराश, लैक्मेरेशन, फोटोफोरिया, बहती नाक के साथ स्पष्ट कंजंक्टिवाइटिस के रूप में) के अधिक स्पष्ट संकेत हैं। इस उम्र में चकत्ते अधिक विपुल हैं, मैकुलोपापुलर, विलीन हो जाता है।
इस विकृति के साथ महिलाओं और किशोर लड़कियों को सिनोवेटाइटिस, गठिया (वे सात से आठ साल में गायब हो जाते हैं) के लक्षणों की उपस्थिति की शिकायत कर सकते हैं। और स्कूल की उम्र के लड़कों को टेस्टालजिया (अंडकोश में दर्द) की शिकायत हो सकती है।
क्या मुझे अस्पताल में भर्ती होने या रूबेला का इलाज करने की आवश्यकता है?
इस बीमारी के अनियोजित रूप के लिए थेरेपी घर पर की जा सकती है। इस मामले में, तीव्र अवधि के दौरान बिस्तर पर आराम, सामान्य स्वच्छता के उपाय, रोगसूचक उपचार मनाया जाना चाहिए।
यदि बच्चे के पास इस विकृति का जन्मजात रूप है, तो उपचार नैदानिक लक्षणों की प्रकृति के आधार पर या तो एक विशेष अस्पताल या एक पृथक वार्ड में किया जाता है।
सभी को रूबेला के लिए अस्पताल में भर्ती होने की आवश्यकता नहीं है। यह सब पाठ्यक्रम की गंभीरता, रोगी की उम्र, संक्रामक प्रक्रिया की पुरानी foci की उपस्थिति पर निर्भर करता है।
बचपन का संक्रमण खतरनाक क्यों है? जटिलताओं
ज्यादातर अक्सर, बच्चों में रूबेला जटिलताओं के बिना आगे बढ़ता है, लेकिन ऐसे समय होते हैं जब वे हो सकते हैं। और वे फार्म में दिखाई दे सकते हैं:
- थ्रोम्बोसाइटोपेनिक पुरपुरा (लगभग 1: 3000)... प्लेटलेट्स 180 हजार U / μl से कम हो जाते हैं)। इस संबंध में, बीमार बच्चे में रक्तस्राव बढ़ जाता है;
- केंद्रीय तंत्रिका तंत्र के घाव। 1: 6000 मामलों में, एन्सेफलाइटिस होता है;
- प्रतिक्रियाशील गठिया। इस जटिलता के मामलों की सबसे बड़ी संख्या लड़कियों में किशोरावस्था के दौरान होती है।
जन्मजात रूबेला के कारण जटिलताओं और विकृति की सबसे बड़ी संख्या होती है। डब्ल्यूएचओ के अनुसार, यह वह है जो लगभग 300,000 बच्चों में सालाना जटिलताओं का कारण बनता है, और इसलिए दुनिया के कई देशों में टीकाकरण कैलेंडर में शामिल है।
गर्भावस्था के दौरान और बच्चे के जन्म के बाद, इस संक्रामक बीमारी की सबसे गंभीर जटिलताएं हैं:
- गर्भपात;
- विरूपताओं (बहरापन, अंधापन, हृदय और मस्तिष्क दोष और अन्य विकृति के रूप में)।
गर्भावस्था के चौथे महीने के बाद इस वायरस से संक्रमित होने पर जटिलताओं की संभावना कम हो जाती है, और छठे महीने के बाद यह व्यावहारिक रूप से शून्य के बराबर है।
रोगनिरोधी टीकाकरण के बाद साइड इफेक्ट्स और जटिलताओं का खतरा इस वायरस से संक्रमित होने से एक सौ गुना कम है।
वयस्कों में रूबेला
वयस्कों में इस बचपन के संक्रमण की घटना लगभग 22% है। वयस्कता में, इसके साथ संक्रमण इस तथ्य के बावजूद हो सकता है कि रूबेला को बचपन में स्थानांतरित किया गया था। लेकिन सबसे बड़ी संख्या में गैर-आबादी वाले मामले होते हैं।
इस वायरस से वयस्कों का संक्रमण उनके बच्चों से लगभग हमेशा होता है। इस उम्र में नैदानिक तस्वीर सबसे स्पष्ट है। दुर्लभ मामलों में, यह स्पर्शोन्मुख है। चकत्ते दिखाई देने से पहले बुखार, गले में खराश, कमजोरी और चक्कर आना।
ऊष्मायन अवधि के दौरान वयस्कों में रूबेला की कोई नैदानिक अभिव्यक्तियाँ नहीं हैं (यह दस दिनों से अधिक समय तक रहता है)। Prodromal अवधि में, की उपस्थिति: मांसपेशियों में दर्द, भूख में कमी, कमजोरी, गंभीर सिरदर्द, बुखार, नाक बह रही है, खांसी, गले में खराश, बढ़ी हुई फाड़, आंखों की लालिमा, बढ़े हुए लिम्फ नोड्स संभव है।
इस वायरल संक्रमण का मुख्य लक्षण इस रोगज़नक़ की एक विशिष्ट चकत्ते की उपस्थिति है।
रूबेला की देर से अभिव्यक्तियाँ जोड़ों में खराश, शरीर पर एक दाने, एक बढ़े हुए यकृत और प्लीहा, और बढ़े हुए लिम्फ नोड्स हैं (वे वसूली के बाद एक महीने से अधिक के लिए भी हो सकते हैं)।
विशिष्ट रोकथाम। टीका
वह होता है विशिष्ट तथा गैर विशिष्ट.
सक्रिय टीकाकरण बारह से पंद्रह महीने की उम्र में एक जीवित क्षीण रूबेला वैक्सीन या एक संयोजन वैक्सीन (मम्प्स-खसरा-रूबेला) की मदद से किया जाता है। छह-सात साल के बच्चों के परित्याग के अधीन हैं। पंद्रह साल की उम्र में लड़कियों को फिर से टीका लगाया जाता है।
सामान्य मानव इम्युनोग्लोबुलिन के साथ निष्क्रिय टीकाकरण अप्रभावी है।
निरर्थक प्रोफिलैक्सिस का संचालन करना रोगियों के शीघ्र पता लगाने, उनके अलगाव और बिना अलगाव के संपर्क में रहने वालों का स्पष्ट रिकॉर्ड पर आधारित है। यदि गर्भावस्था के पहले तीन महीनों में एक महिला इस संक्रामक बीमारी से बीमार पड़ती है, तो इसे बाधित करने की सिफारिश की जाती है (यदि रक्त में इस वायरस के लिए कोई एंटीबॉडी नहीं हैं)।
मेनिन्जाइटिस, एन्सेफलाइटिस, मेनिंगोएन्सेफलाइटिस के रूप में इस बीमारी की जटिलताएं प्रति 10,000 आबादी 1.5 की आवृत्ति के साथ होती हैं; और थ्रोम्बोसाइटोपेनिक पुरपुरा - 1: 3000।
इस वायरस का मुकाबला करने के लिए जटिल टीके हैं, साथ ही खसरा और कण्ठमाला (इनमें शामिल हैं: प्रायरिक्स, ट्रिमोवैक्स, ट्रायवासीन) और मोनोवैकेन्स (एर्वावैक्स, रुडीवैक्स, आदि)।
जिन बच्चों का जन्म उन माताओं से हुआ है, जो बच्चे को ले जाने के दौरान रूबेला से पीड़ित थे, या ऐसे रोगियों के संपर्क में थे, कम से कम सात साल तक औषधालय की निगरानी में रहना चाहिए। इसके अलावा, उन्हें नियमित रूप से एक बाल रोग विशेषज्ञ, नेत्र रोग विशेषज्ञ, otorhinolaryngologist, और न्यूरोलॉजिस्ट द्वारा जांच की जानी चाहिए।
निष्कर्ष
रूबेला के दोनों सबसे "हानिरहित" लक्षण हो सकते हैं और बच्चे के लिए गंभीर स्वास्थ्य समस्याएं पैदा कर सकते हैं। इसलिए, यह ध्यान रखना आवश्यक है कि कौन और कब, और किस उम्र में यह विकृति उत्पन्न हुई, साथ ही साथ यह कैसे प्रकट हुआ।
यदि अंग के अंगों और ऊतकों के बिछाने के दौरान रोग उत्पन्न हुआ, तो गर्भावस्था को समाप्त करने की सिफारिश की जाती है। इस घटना में कि एक बच्चा इस बीमारी के साथ एक माँ से पैदा हुआ था, तो ऐसे बच्चे की सही तरीके से जांच, निरीक्षण और उपचार करना महत्वपूर्ण है। यदि रोग की नैदानिक तस्वीर बहुत स्पष्ट नहीं है, तो एक आउट पेशेंट आहार, स्वच्छता उपाय और रोगसूचक उपचार पर्याप्त हैं।
इस वायरल संक्रमण का स्व-निदान और उपचार न करें, जैसे कि यदि चिकित्सा सही नहीं है, तो विभिन्न प्रकार की जटिलताएं पैदा हो सकती हैं जो बच्चे के जीवन को खर्च कर सकती हैं। अपने बच्चों का ख्याल रखना! स्वस्थ रहो!
ग्रन्थसूची
- बाल रोग: छात्रों के लिए एक पाठ्यपुस्तक। अधिक शहद। uch। मान्यता / एड के IV स्तर के संस्थान। वी। तयाज़कोय, एस। क्रामरेव / एड। 2 - विन्शिया, 2010।
- संक्रामक रोगों की हैंडबुक / एड। प्रोफेसर। आई। बोगडेलनिकोवा, सिम्फ़रोपोल - कीव, 2005।
- हैंडबुक ऑफ़ सेनेन पेरेंट्स, ई.ओ. कोमारोव्स्की, खार्कोव, 2012।