
कण्ठमाला बचपन की बीमारियों की श्रेणी में है जिसमें बच्चे को निश्चित रूप से मदद की आवश्यकता होती है। और बात यह नहीं है कि यह बीमारी खुद खतरनाक है। सबसे बड़ा खतरा इसकी जटिलताओं से उत्पन्न होता है। मम्प्स कैसे और क्यों विकसित होता है और एक ही समय में क्या करना है, हम इस सामग्री में बताएंगे।

यह क्या है
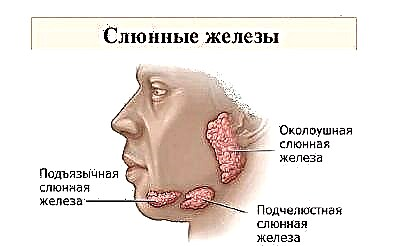
कण्ठमाला को लोकप्रिय रूप से बस कहा जाता है - कण्ठमाला। पहले भी, बीमारी, जिसे पुराने समय से जाना जाता है, एक कीट कहा जाता था। दोनों नाम पूरी तरह से नैदानिक तस्वीर को दर्शाते हैं कि क्या हो रहा है। इस तीव्र संक्रामक बीमारी में, कान के पीछे लार ग्रंथियां प्रभावित होती हैं। नतीजतन, चेहरे के अंडाकार को चिकना कर दिया जाता है, यह गोल हो जाता है, जैसे कि पिगलेट।
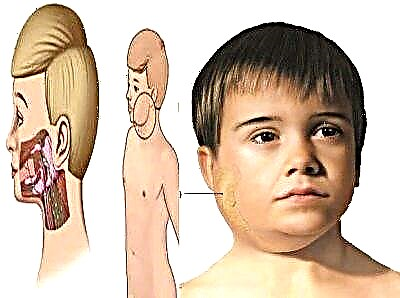
रोग एक विशेष प्रकार के वायरस के कारण होता है, सूजन शुद्ध नहीं होती है।
कभी-कभी यह न केवल कानों के पीछे लार ग्रंथियों के क्षेत्र में फैलता है, बल्कि सेक्स ग्रंथियों के साथ-साथ अन्य अंगों में भी होता है, जिनमें ग्रंथि ऊतक होते हैं, उदाहरण के लिए, अग्न्याशय। तंत्रिका तंत्र भी प्रभावित होता है।
नवजात शिशु व्यावहारिक रूप से कण्ठमाला से बीमार नहीं होते हैं, जैसे कि शिशुओं में यह बीमारी नहीं होती है। 3 साल की उम्र के बच्चों को संक्रमण होने की आशंका है। जोखिम समूह की अधिकतम आयु 15 वर्ष है। इसका मतलब यह नहीं है कि एक वयस्क एक बच्चे से कण्ठमाला नहीं कर सकता है। हो सकता है, लेकिन ऐसी संभावना कम है।
कुछ दशक पहले, और अब भी (पुरानी स्मृति से), लड़कों की कई माताएं इस बीमारी से बहुत डरती हैं, क्योंकि गलसुआ, अगर यह एक बच्चे के गोनाड को प्रभावित करता है, तो बांझपन हो सकता है। इस तरह के परिणाम वास्तव में आधी सदी पहले काफी आम थे। अब सार्वभौमिक टीकाकरण के संबंध में, कण्ठमाला के मामले कम बार रिपोर्ट किए जाते हैं, और बीमारी का कोर्स कुछ हद तक आसान हो गया।
लड़कों को लड़कियों की तुलना में कई बार कण्ठमाला की बीमारी हो जाती है। एक बार स्थानांतरित होने पर, कण्ठमाला बच्चे में आजीवन प्रतिरक्षा विकसित करता है। हालांकि, फिर से संक्रमण के मामले हैं, अगर किसी कारण से पहली बार लगातार प्रतिरक्षा का गठन नहीं किया गया है। इसके अलावा, यह वह लड़के हैं जो "बार-बार अपराध करने वालों" के बीच रहते हैं।
पहले, रोग को कण्ठमाला कहा जाता था। यह नाम आज मेडिकल संदर्भ पुस्तकों में बच गया है, लेकिन इसे बिल्कुल विश्वसनीय नहीं माना जा सकता है। यह फिर से टीकाकरण की योग्यता है। इस बीमारी की महामारी कई दशकों से नहीं हुई है, और इसलिए धीरे-धीरे विशेषण "महामारी" को प्रतिस्थापित किया जा रहा है। जब एक बच्चे में एक कण्ठमाला पाया जाता है, तो डॉक्टर अब मेडिकल कार्ड में एक शब्द लिखते हैं - कण्ठमाला।
रोगज़नक़ के बारे में
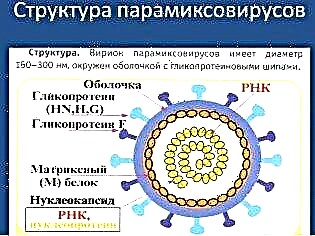
वायरस जो इस अप्रिय बीमारी का कारण बनता है, वह जीनस रुबुलवीरस का है, और इस कारण से यह मनुष्यों में टाइप 2 और 4 के पैराइन्फ्लुएंजा वायरस और बंदर और सूअरों में पैराइन्फ्लुएंजा वायरस की कई किस्मों के सबसे करीब "सापेक्ष" है। पैरामीक्सोवायरस को मजबूत और प्रतिरोधी कहना मुश्किल है, क्योंकि इसके सभी चालाक होने के बावजूद, यह जल्दी से बाहरी वातावरण में खराब हो जाता है। वह मर जाता है, अपने अधिकांश "रिश्तेदारों" की तरह, जब गर्म होता है, जब सूर्य के प्रकाश और कृत्रिम पराबैंगनी किरणों के संपर्क में होता है, तो फॉर्मेलिन और सॉल्वैंट्स के संपर्क से डरता है।
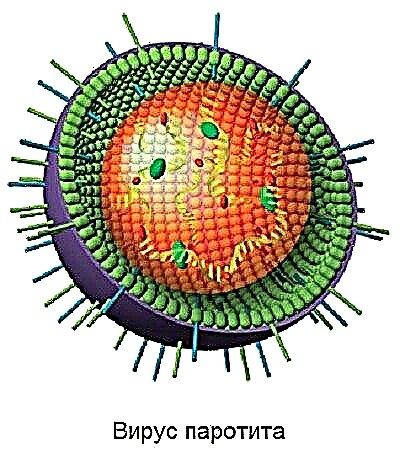
लेकिन ठंड में, कण्ठमाला वायरस बहुत अच्छा लगता है।
इसे वातावरण में माइनस 70 डिग्री सेल्सियस तक के तापमान पर भी स्टोर किया जा सकता है।
यह वह विशेषता है जो बीमारी की मौसमीता को निर्धारित करती है - सर्दियों में अक्सर कण्ठमाला बीमार हो जाती है। वायरस वायुजनित बूंदों द्वारा प्रेषित होता है, कुछ चिकित्सा स्रोत संपर्क द्वारा संक्रमण की संभावना का संकेत देते हैं।
संक्रमण के क्षण से ऊष्मायन अवधि पहले लक्षणों की शुरुआत तक रहती है 9-11 से 21-23 दिनों तक। सबसे अधिक बार, दो सप्ताह। इस समय के दौरान, पैरामाइक्सोवायरस मौखिक गुहा के श्लेष्म झिल्ली पर "बसने" का प्रबंधन करता है, रक्तप्रवाह में घुसने के लिए, एरिथ्रोसाइट्स के "चिपके" का कारण बनता है और ग्रंथियों तक पहुंच जाता है, क्योंकि ग्रंथि ऊतक इसकी प्रतिकृति के लिए पसंदीदा और सबसे अनुकूल वातावरण है।
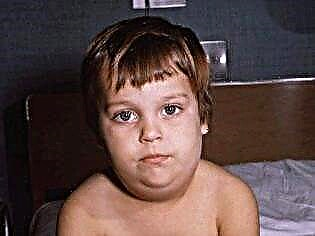
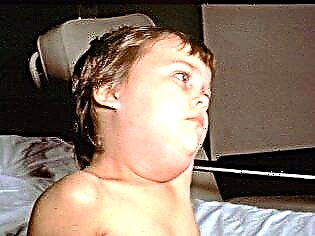
लक्षण
संक्रमण के बाद प्रारंभिक अवस्था में, रोग किसी भी तरह से प्रकट नहीं होता है, क्योंकि रोग के वायरस-कारक एजेंट को प्रवेश करने और बच्चे के शरीर के अंदर कार्य करने में समय लगता है। कण्ठमाला के पहले स्पष्ट लक्षण दिखाई देने से एक या दो दिन पहले, बच्चे को थोड़ी असुविधा का अनुभव हो सकता है - सिरदर्द, अनुचित थकान की भावना, हल्का मांसपेशियों में दर्द, ठंड लगना और भूख न लगना।
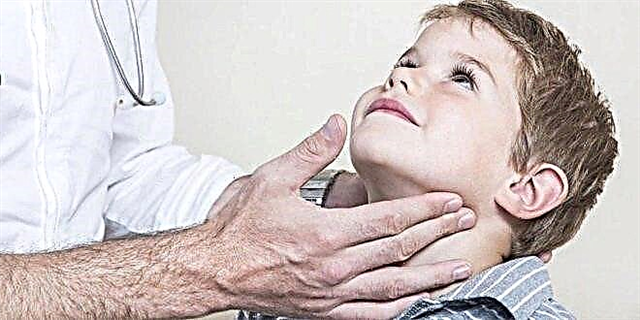
एक बार जब वायरस लार ग्रंथियों में प्रवेश करता है, तो पहले लक्षण कुछ घंटों के भीतर दिखाई देते हैं। सबसे पहले, एक उच्च तापमान बढ़ जाता है और गंभीर नशा शुरू होता है। लगभग एक दिन के बाद, पीछे की कान की ग्रंथियां आकार में बढ़ जाती हैं (एक या दोनों तरफ सममित रूप से)। यह प्रक्रिया शुष्क मुंह, दर्द के साथ होती है जब चबाने या बात करने की कोशिश होती है।
अक्सर बच्चे, विशेष रूप से छोटे बच्चे, ठीक से समझ नहीं पाते हैं कि यह कहाँ दर्द होता है, "गले में कान" के बारे में शिकायत करना शुरू करते हैं। दर्द वास्तव में कानों तक फैलता है, इसलिए बच्चे सच्चाई से बहुत दूर नहीं हैं। दर्द के विपरीत, टिनिटस काफी स्पष्ट हो सकता है। यह श्रवण अंगों पर edematous ग्रंथियों के बाहरी दबाव से जुड़ा हुआ है।


एक ही समय में लार ग्रंथियां बहुत कम ही बढ़ती हैं।
आमतौर पर, एक दूसरे की तुलना में कुछ घंटे पहले edematous हो जाता है। बच्चे का चेहरा गोल, अप्राकृतिक दिखता है। यह और भी अधिक गोलाकार होता है अगर कान के बाद सुषुम्ना और सबमांडिबुलर ग्रंथियां फूल जाती हैं।
पफपन ढीला, नरम, और स्पर्श करने के लिए ढीला है। बच्चे की त्वचा का रंग नहीं बदलता है। कुछ हद तक "फूला हुआ" अवस्था में, बच्चा 7-10 दिनों तक रह सकता है। फिर बीमारी कम हो जाती है।
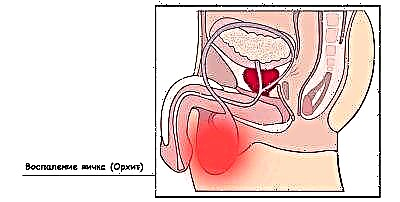
उसके 2 सप्ताह बाद, "दूसरी लहर" शुरू हो सकती है, जिसे डॉक्टर कण्ठमाला की जटिलता के रूप में आंकते हैं। इसके साथ, लड़कों में अंडकोष और लड़कियों में अंडाशय समान रूप से प्रभावित होते हैं। लड़के अक्सर प्रजनन प्रणाली पर "झटका" लेते हैं। महिलाओं में गोनाड को नुकसान के मामले नियम के बजाय अपवाद हैं।


यहां तक कि कम अक्सर, वायरस लड़कों में प्रोस्टेट ग्रंथि और लड़कियों में स्तन ग्रंथि तक पहुंचने का प्रबंधन करता है। कण्ठमाला की दूसरी शुरुआत, पहले की तरह, उच्च बुखार और सामान्य स्थिति के बिगड़ने के साथ है। प्रभावित अंडकोष आकार में वृद्धि करते हैं। अंडाशय की हार को दृष्टिगत रूप से निर्धारित नहीं किया जा सकता है, लेकिन अल्ट्रासाउंड डायग्नोस्टिक्स इसमें बचाव के लिए आएगा। साथ ही, लड़की दाएं या बाएं पेट के निचले हिस्से में दर्द के साथ-साथ एक ही समय में दोनों तरफ खींचने की शिकायत करना शुरू कर सकती है। हालत 7-8 दिनों तक रहता है।
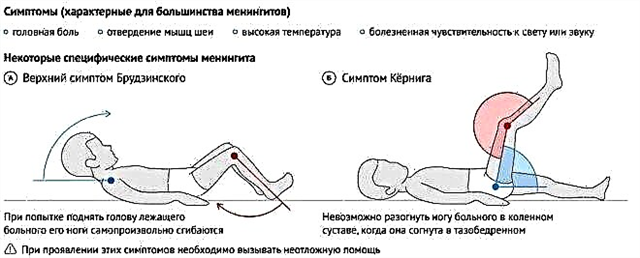
"दूसरी लहर" के दौरान तंत्रिका तंत्र की ओर से, लक्षण भी हो सकते हैं, जो मम्प्स की जटिलताओं का संकेत देते हैं। गंभीर मैनिंजाइटिस सबसे अधिक बार होता है। आप अनुमान लगा सकते हैं कि यह तापमान 40.0 डिग्री और उससे ऊपर के तापमान के साथ-साथ लगातार दर्दनाक उल्टी से एक बच्चे को हो सकता है। बच्चा ठोड़ी के साथ उरोस्थि तक नहीं पहुंच सकता है, घुटनों को झुकाने और सीधा करने के सरल कार्य के साथ सामना नहीं कर सकता है। यदि, बीमारी की वापसी के दौरान, बच्चे को पेट में दर्द की शिकायत शुरू हो गई, पीठ में गर्मी की पृष्ठभूमि के खिलाफ, तो निश्चित रूप से यह उसके अग्न्याशय की स्थिति की जांच करने के लायक है - वायरस शायद उसे भी संक्रमित कर दे।
पैरोटिटिस के साथ तापमान बीमारी की शुरुआत के 2 दिनों के बाद अधिकतम तक पहुंच जाता है और एक सप्ताह तक रहता है।
लार ग्रंथियों की व्यथा मेरे द्वारा दो बिंदुओं पर सबसे अच्छी तरह से परिभाषित की गई है - इयरलोब के सामने और उसके पीछे। ये मम्प्स के क्लासिक संकेत हैं, हालांकि, व्यवहार में, सब कुछ काफी विविध हो सकता है, क्योंकि मम्प्स के पास अलग-अलग डिग्री, विभिन्न प्रकार और, तदनुसार, विभिन्न लक्षण हैं।
वर्गीकरण
कण्ठमाला, या, जैसा कि इसे कहा जाता है, वायरल मम्प्स, जिसमें ग्रंथियां एक वायरस से प्रभावित होती हैं, को विशिष्ट कहा जाता है। यह सबसे आम है, लगभग हमेशा विशेषता उज्ज्वल लक्षणों के साथ। निरर्थक पैरोटाइटिस स्पर्शोन्मुख है या हल्के लक्षणों के साथ है। कभी-कभी यह निदान करना मुश्किल बना देता है, खासकर अगर पहले लक्षणों का कोर्स बकवास था, तो इस मामले में वायरस के हमले की "दूसरी लहर" अप्रत्याशित रूप से माना जाता है, जो जटिलताओं से भरा है।
संक्रामक मम्प्स संक्रामक है और हमेशा एक वायरस के कारण होता है। दूसरों के लिए गैर-संक्रामक खतरा नहीं है। केल पेरोटिटिस के साथ लार ग्रंथियों की हार पैरोटिड ग्रंथियों, हाइपोथर्मिया के लिए आघात के कारण हो सकती है। इस मम्प्स को गैर-महामारी भी कहा जाता है।
कण तीन रूपों में हो सकते हैं:
- हल्के (लक्षण व्यक्त या खराब व्यक्त नहीं किए जाते हैं - तापमान 37.0-37.7 डिग्री स्पष्ट नशा के बिना);
- मध्यम (लक्षण मध्यम रूप से व्यक्त किए जाते हैं - तापमान 39.8 डिग्री तक होता है, ग्रंथियां बहुत बढ़ जाती हैं);
- गंभीर (लक्षण स्पष्ट हैं, बच्चे की स्थिति गंभीर है - लंबे समय तक उपस्थिति, गंभीर नशा, रक्तचाप में कमी, एनोरेक्सिया) के साथ 40.0 डिग्री से ऊपर तापमान।
गलसुआ आमतौर पर तीव्र होता है। लेकिन कुछ मामलों में, एक पुरानी बीमारी भी है, जो समय-समय पर कान की लार ग्रंथियों में सूजन से खुद को महसूस करती है। क्रोनिक मम्प्स आमतौर पर गैर-संक्रामक होता है। वल्गर (साधारण कण्ठमाला) केवल लार ग्रंथियों को नुकसान की पृष्ठभूमि के खिलाफ होता है। जटिल रोग एक बीमारी है जिसमें अन्य ग्रंथियां प्रभावित होती हैं, साथ ही बच्चे की तंत्रिका तंत्र भी।
घटना के कारण
जब पैरामाइक्सोवायरस का सामना करना पड़ता है, तो बीमारी हर बच्चे में शुरू नहीं होती है। मुख्य कारण जो प्रभावित करता है कि कोई बच्चा कण्ठमाला से बीमार है या नहीं, उसकी प्रतिरक्षा स्थिति क्या है
यदि वह कण्ठमाला के खिलाफ टीका नहीं लगाया गया था, तो संक्रमण की संभावना दस गुना बढ़ जाती है।
टीकाकरण के बाद, बच्चा बीमार भी हो सकता है, लेकिन इस मामले में, कण्ठमाला उसके लिए बहुत आसान होगी, और गंभीर जटिलताओं की संभावना न्यूनतम होगी। संख्याओं में, यह इस तरह दिखता है:
- उन बच्चों में जिनके माता-पिता ने टीकाकरण से इनकार कर दिया था, पैरामाइक्सोवायरस के साथ पहले संपर्क की घटना दर 97-98% है।
- 60-70% असंक्रमित बच्चों में कण्ठमाला की शिकायत विकसित होती है। गोनाड की सूजन के बाद हर तीसरा लड़का बांझ रहता है। 10% असंक्रमित शिशुओं में मम्प्स के परिणामस्वरूप बहरापन विकसित होता है।

बहुत कुछ मौसमी पर निर्भर करता है, क्योंकि सर्दियों के अंत में और बच्चों में शुरुआती वसंत, एक नियम के रूप में, प्रतिरक्षा की स्थिति बिगड़ती है, इस समय सबसे बड़ी संख्या में पहचाने गए मम्प्स कारक गिरते हैं। जोखिम में वे बच्चे हैं जो:
- अक्सर सर्दी और वायरल संक्रमण से पीड़ित होते हैं;
- हाल ही में एंटीबायोटिक उपचार का एक लंबा कोर्स पूरा किया;
- हाल ही में हार्मोनल दवाओं के साथ इलाज किया गया है;
- उदाहरण के लिए, मधुमेह जैसी पुरानी चिकित्सा स्थितियां हैं;
- वे कुपोषित और कुपोषित हैं, विटामिन और खनिजों की कमी है।
महामारी शासन एक बच्चे को कण्ठमाला संक्रमित करने में महत्वपूर्ण भूमिका निभाता है। यदि बच्चा किंडरगार्टन में भाग ले रहा है या स्कूल जा रहा है, तो संक्रमित होने की संभावना स्वाभाविक रूप से अधिक है। मुख्य कठिनाई यह है कि पहले लक्षण दिखाई देने से कई दिनों पहले एक संक्रमित बच्चा संक्रामक हो जाता है। न तो वह और न ही उसके माता-पिता अभी तक इस बीमारी के बारे में संदेह करते हैं, और आसपास के बच्चे संयुक्त खेल और अध्ययन के दौरान पहले से ही सक्रिय रूप से संक्रमित हैं। इसलिये जब तक पहले संकेत दिखाई देते हैं, तब तक कई दर्जन से अधिक लोग संक्रमित हो सकते हैं।

खतरा
बीमारी के दौरान, मम्प्स फ़ेब्राइल बरामदगी जैसी जटिलताओं से खतरनाक है, जो उच्च बुखार की पृष्ठभूमि के साथ-साथ निर्जलीकरण के खिलाफ विकसित हो सकता है, विशेष रूप से छोटे बच्चों में। बाद के चरणों में, कण्ठमाला का खतरा शरीर के अन्य ग्रंथियों को संभावित नुकसान में निहित है।
सबसे खतरनाक गोनॉड्स और तंत्रिका तंत्र के घाव हैं।
ऑर्काइटिस (लड़कों में अंडकोष की सूजन) के बाद, जो 7-10 दिनों के बाद हल करता है, अंडकोष का पूरा या आंशिक शोष पारित हो सकता है, जिससे शुक्राणु की गुणवत्ता और बाद में पुरुष बांझपन में गिरावट होती है। किशोर लड़कों में प्रोस्टेटाइटिस विकसित होने की संभावना अधिक होती है क्योंकि वायरस प्रोस्टेट ग्रंथि को भी संक्रमित कर सकता है। छोटे बच्चों में प्रोस्टेटाइटिस का विकास नहीं होता है।
लड़कियों के लिए परिणाम बहुत कम बार होते हैं, क्योंकि पैरामाइक्सोवायरस अंडाशय को इतनी बार प्रभावित नहीं करता है। विभिन्न स्रोतों के अनुसार, 10-30% के अनुसार, कण्ठमाला से पीड़ित होने के बाद लड़कों में बांझपन विकसित होने की संभावना है। जिन लड़कियों में कण्ठमाला होती है, वे 97% मामलों में बाद में बच्चे पैदा कर सकती हैं। निष्पक्ष सेक्स का केवल 3%, जो गोनॉड्स की सूजन का सामना कर चुके हैं, अपने प्रजनन कार्य को खो देते हैं।
कण्ठमाला की खतरनाक जटिलताओं में केंद्रीय तंत्रिका तंत्र के घाव शामिल हैं - मेनिन्जाइटिस, मेनिंगोएन्सेफलाइटिस। लड़कियों की तुलना में लड़कों में मेनिनजाइटिस का विकास तीन गुना अधिक होता है। कभी-कभी तंत्रिका तंत्र के घाव इस तथ्य में समाप्त हो जाते हैं कि नसों के कुछ समूह अपने कार्यों को खो देते हैं, इसलिए बहरापन विकसित होता है (गांठ के मामलों में 1-5%), दृष्टि हानि और अंधापन (कण्ठमाला के मामलों का 1-3%)। जब अग्न्याशय क्षतिग्रस्त हो जाता है, तो मधुमेह मेलेटस अक्सर विकसित होता है। अग्न्याशय जटिल कण्ठमाला के मामलों में लगभग 65% पीड़ित है। 2-5% बच्चों में मधुमेह विकसित होता है।

मम्प्स के बाद, जोड़ों में सूजन (गठिया) हो सकती है, और यह जटिलता लगभग 3-5% बच्चों में होती है, और लड़कियों में यह लड़कों की तुलना में बहुत अधिक है। इस तरह के गठिया का पूर्वानुमान काफी अनुकूल है, चूंकि सूजन धीरे-धीरे दूर हो जाती है, मम्प्स से वसूली के 2-3 महीने बाद।
कैसे कण्ठमाला खतरनाक है के बारे में अधिक जानकारी के लिए, अगला वीडियो देखें।
निदान
एक ठेठ मम्प्स निदान में कठिनाइयों का कारण नहीं बनता है, और डॉक्टर पहले से ही एक छोटे रोगी पर पहली नज़र में जानता है कि वह क्या व्यवहार कर रहा है। एटिपिकल मम्प्स के साथ स्थिति बहुत अधिक जटिल है - जब कोई तापमान या लगभग कोई तापमान नहीं होता है, जब कान की लार ग्रंथियों का विस्तार नहीं होता है। इस मामले में, डॉक्टर केवल प्रयोगशाला परीक्षणों के आधार पर कण्ठमाला की पहचान करने में सक्षम होगा।
इसके अलावा, एक नैदानिक रक्त परीक्षण बच्चे की भलाई के बिगड़ने के सही कारण के बारे में बहुत कम बता सकता है।
सबसे पूर्ण चित्र एलिसा विधि द्वारा प्रदान किया गया है, जिसमें एंटीबॉडी निर्धारित किए जाते हैं कि बच्चे के शरीर में पैरामाइक्सोवायरस पैदा होता है जो शरीर में प्रवेश कर गया है। भले ही वायरस ने केवल अग्न्याशय या केवल सेक्स ग्रंथियों को संक्रमित किया हो और कोई स्पष्ट लक्षण न हों।
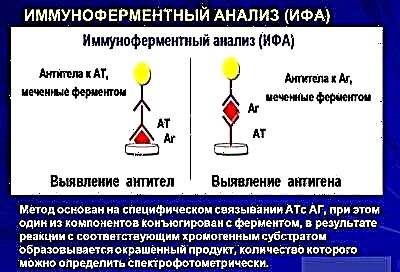
बीमारी के तीव्र चरण में, आईजीएम एंटीबॉडी मिलेंगे, पुनर्प्राप्ति पर, उन्हें अन्य एंटीबॉडी द्वारा प्रतिस्थापित किया जाएगा - आईजीजी, जो जीवन के लिए बच्चे के साथ रहते हैं, प्रत्येक विश्लेषण के साथ निर्धारित होते हैं और संकेत देते हैं कि बच्चे को कण्ठमाला है और इस बीमारी के लिए प्रतिरक्षा है। न केवल रक्त में वायरस की उपस्थिति निर्धारित करना संभव है, बल्कि ग्रसनी से स्वैब में, साथ ही साथ पैरोटिड लार ग्रंथि के स्राव में भी संभव है। मस्तिष्क के तरल पदार्थ और मूत्र में वायरस के कणों का पता लगाया जाता है।
चूंकि वायरस में एक पदार्थ होता है जो एलर्जी पैदा कर सकता है, इसलिए बच्चा हो सकता है चमड़े के नीचे एलर्जी परीक्षण यदि पैरामाइक्सोवायरस उसके शरीर में घूमता है, तो नमूना नकारात्मक होने के बाद सकारात्मक होगा। लेकिन अगर बीमारी की शुरुआत से पहले दिनों में, परीक्षण एक सकारात्मक परिणाम दिखाता है, तो यह बताता है कि बच्चा पहले से ही कण्ठमाला से पीड़ित है, और अब एक माध्यमिक रोग होता है।

अतिरिक्त निदान की आवश्यकता नहीं है, यहां तक कि बीमारी के अव्यक्त रूपों और संदिग्ध नैदानिक मामलों को रक्त परीक्षण या नासॉफिरिन्जियल वॉशआउट के परिणामस्वरूप हल किया जाता है।एक सटीक निदान के लिए, डॉक्टर निश्चित रूप से यह पता लगाएगा कि बच्चे किस स्कूल में जाता है, किस बालवाड़ी में वह जाता है, ताकि सैनिटरी नियंत्रण अधिकारियों के साथ पूछताछ कर सके यदि इन बच्चों के संस्थानों में हाल ही में कण्ठमाला का प्रकोप हुआ है।
यदि सक्रिय चरण में वायरस के लिए एंटीबॉडी एलिसा पद्धति का उपयोग करके बच्चे के रक्त में पाए जाते हैं, तो यह आवश्यक होगा कि वह Rospotrebnadzor और किंडरगार्टन या स्कूल को सूचित करें।

इलाज
आप घर पर मम्प्स का इलाज कर सकते हैं। सच है, बशर्ते कि बच्चे को बीमारी का हल्का या मध्यम रूप है, केवल कान के पीछे ग्रंथियां बढ़े हुए हैं, और कोई उच्च बुखार (40.0 डिग्री से ऊपर) और दुर्बल नशा भी नहीं है। गंभीर पैरोटिटिस के साथ एक बच्चा, केंद्रीय तंत्रिका तंत्र विकारों के लक्षण (मेनिन्जाइटिस, मेनिंगोएन्सेफलाइटिस), बढ़े हुए और सूजन वाली सेक्स ग्रंथियों के साथ, गंभीर नशा अस्पताल में भर्ती है।
चूंकि ऑर्काइटिस (सेमिनल ग्रंथियों की सूजन) के रूप में इस तरह की जटिलता बड़े लड़कों के लिए सबसे बड़ा खतरा है, 12 साल की उम्र के सभी किशोरों को डॉक्टरों की देखरेख में अस्पताल में इलाज कराने की जोरदार सिफारिश की जाती है। बाकी सभी लड़कों को ज़रूर चाहिए सख्त बिस्तर पर आराम, क्योंकि इसके अनुपालन से ऑर्काइटिस की संभावना 3-4 गुना कम हो जाती है।


सामान्य आवश्यकताएँ
लिंग की परवाह किए बिना, सभी बच्चों के लिए बेड रेस्ट का संकेत दिया गया है। इसमें विशेष भोजन डाला जाता है। भले ही अग्न्याशय प्रभावित हो या न हो, बच्चे को गर्म मसला हुआ अर्ध तरल भोजन, मसला हुआ आलू और तरल अनाज दिया जाना चाहिए। गंभीर सूजन और पीछे-पीछे की लार ग्रंथियों की वृद्धि के साथ, बच्चे को चबाना बहुत मुश्किल है, और इसलिए यह कुछ भी देने लायक नहीं है जो जबड़े पर यांत्रिक तनाव को कम करने के लिए चबाने की आवश्यकता होती है।
पसंद उबले हुए और स्टू भोजन, फल प्यूरी, किण्वित दूध उत्पादों को दिया जाता है। तली हुई, स्मोक्ड, नमकीन और मसालेदार कुछ भी, साथ ही रस और कच्ची सब्जियां निषिद्ध हैं, वसायुक्त खाद्य पदार्थ, पके हुए माल। खाने के बाद, फुरसिलिन के कमजोर समाधान के साथ गले और मुंह को कुल्ला।


बच्चे को स्वस्थ बच्चों के संपर्क में नहीं आना चाहिए, क्योंकि वह तीव्र अवधि में संक्रामक है। वह डॉक्टर की अनुमति के बाद ही सैर के लिए जा सकेगा - आमतौर पर बीमारी की शुरुआत के 14 वें दिन। सामान्य दैनिक दिनचर्या में लौटने और चलने, तापमान, नशा और जटिलताओं की अनुपस्थिति के लिए एक शर्त है।
सूखे लार से संक्रमित लार ग्रंथियों को गर्म किया जा सकता है। एक इलेक्ट्रिक हीटिंग पैड, ऊनी शाल या दुपट्टा और पहले से गरम किया हुआ नमक इसके लिए उपयुक्त है।

यह शराब और मलहम संपीड़ित, पट्टियाँ, edematous स्थानों पर लोशन बनाने के लिए कड़ाई से मना किया गया है। आप कण्ठमाला के साथ साँस लेना नहीं कर सकते।
दवा से इलाज
चूंकि कण्ठमाला एक वायरल बीमारी है, इसलिए इसे विशेष दवा उपचार की आवश्यकता नहीं है। केवल रोगसूचक उपयोग के लिए दवाओं की आवश्यकता होती है। आहार, बिस्तर पर आराम और सूखी गर्मी के अलावा, एंटीपायरेटिक दवाएं प्रभावित ग्रंथियों को निर्धारित की जाती हैं (यदि तापमान 38.5 डिग्री से ऊपर बढ़ जाता है)। पेरासिटामोल युक्त सबसे पसंदीदा उत्पाद - पेरासिटामोल, नूरोफेन, पनाडोल... विरोधी भड़काऊ गैर स्टेरायडल दवा इबुप्रोफेन अच्छी तरह से मदद करता है।
यदि तापमान सुधार के लिए अच्छी तरह से प्रतिक्रिया नहीं करता है, तो दवाएं लंबे समय तक नहीं रहती हैं और बुखार फिर से पैदा होता है, आप "पैरासिटामोल" को "इबुप्रोफेन" के साथ जोड़ सकते हैं, उन्हें बदले में दे सकते हैं। पहले एक दवा, और कुछ घंटे बाद दूसरी। एक तापमान से बच्चे को असिपिरिन देना असंभव है। एसिटाइलसैलिसिलिक एसिड बच्चों में जीवन के लिए खतरा राई के सिंड्रोम का कारण बन सकता है, जिसमें यकृत और मस्तिष्क प्रभावित होते हैं। मम्प्स के साथ सूजन को राहत देने के लिए, एंटीथिस्टेमाइंस का इस्तेमाल किया जा सकता है, ज़ाहिर है, डॉक्टर की अनुमति से। "सुप्रास्टिन", "तवेगिल", "लोरैटैडिन" उम्र से संबंधित खुराक में, वे बच्चे की स्थिति को कम करने में मदद करेंगे, क्योंकि वे वायरस के कारण होने वाली संवेदना को समाप्त करते हैं।


उपचार के दौरान, बच्चे को निश्चित रूप से एक भरपूर मात्रा में पीने का शासन प्रदान करना होगा। तरल का तापमान अधिक नहीं होना चाहिए, यह तरल को अवशोषित करने के लिए सबसे अच्छा है, जो इसके तापमान में बच्चे के शरीर के तापमान के बराबर है। अधिकांश भाग के लिए एंटीवायरल एजेंटों का कण्ठमाला के साथ कोई प्रभाव नहीं होता है और किसी भी तरह से वसूली की गति को प्रभावित नहीं करता है। घोषित एंटीवायरल प्रभाव के साथ लोकप्रिय होम्योपैथिक तैयारियों के बारे में भी यही कहा जा सकता है।
मम्प्स वाले बच्चे को एंटीबायोटिक देना एक बड़ी गलती है।
रोगाणुरोधी दवाएं वायरस को प्रभावित नहीं करती हैं जो बीमारी का कारण बनती हैं, लेकिन वे प्रतिरक्षा प्रणाली को महत्वपूर्ण रूप से कमजोर करते हैं और जिससे जटिलताओं की संभावना दस गुना बढ़ जाती है।
एंटीवायरल ड्रग्स, मुख्य रूप से अंतःशिरा, एक अस्पताल सेटिंग में केवल बच्चों के इलाज के लिए इस्तेमाल किया जा सकता है, जो गंभीर तंत्रिका और केंद्रीय तंत्रिका तंत्र की चल रही जटिलताओं के साथ - मेनिंगोएन्सेफलाइटिस या मेनिन्जाइटिस के साथ होता है। ये पुनः संयोजक और ल्यूकोसाइट इंटरफेरॉन होंगे। उनके साथ, nootropic दवाओं को निर्धारित किया जा सकता है ("पंतोगम", "नुट्रोपिल")। वे मस्तिष्क में रक्त के प्रवाह में सुधार करते हैं, जिससे क्षति के प्रभाव को कम करते हैं।
गोनैड्स को नुकसान के मामले में, बच्चों, एंटीपीयरेटिक और एंटीथिस्टेमाइंस के अलावा, एस्कॉर्बिक एसिड और हेमोडिस के साथ ग्लूकोज का अंतःशिरा ड्रिप निर्धारित किया जा सकता है, साथ ही साथ ग्लूकोकार्टोकोस्टेरॉइड हार्मोन की शुरूआत "प्रेडनिसोलोन"... लड़कों के अंडकोष में एक विशेष पट्टी होती है जो अंडकोश को एक उन्नत अवस्था में रखती है। ठंडे लोशन (पानी आधारित) 2-3 दिनों के लिए अंडकोष पर लागू होते हैं, और फिर सूखी गर्मी (एक ऊनी दुपट्टा, उदाहरण के लिए, या सूखी कपास ऊन) उपयोगी होगी।
अग्न्याशय की सूजन के साथ, एक दवा निर्धारित की जाती है जो चिकनी मांसपेशियों की ऐंठन से राहत देती है, - "नो-श्पू", "पापावरिन"... अंग के काम को सामान्य करने के लिए, विशेष एंजाइम-उत्तेजक दवाएं अनुमति देती हैं - "कन्ट्रीकल", "एनीप्रोल"। इन फंडों में से अधिकांश को घर पर एक बच्चे को देना बहुत मुश्किल है, उन्हें ग्लूकोज समाधान के साथ-साथ अंतःशिरा प्रशासन की आवश्यकता होती है, और इसलिए एक बीमार बच्चे को अग्नाशयशोथ के रूप में जटिलताओं के साथ अस्पताल में उपचार की सिफारिश की जाती है।

पहले दिनों में, आप अग्न्याशय को एक ठंडी जगह लागू कर सकते हैं, दो या तीन दिनों के बाद आप शुष्क वार्मिंग कंप्रेस बना सकते हैं।
आपको अपने बच्चे को पेट की गतिविधि को सामान्य करने के लिए ड्रग्स नहीं देना चाहिए, जैसा कि कुछ माता-पिता अपनी पहल पर करते हैं।
यह केवल छोटे रोगी को नुकसान पहुंचा सकता है। सभी बच्चों को विटामिन परिसरों को दिखाया जाता है जो उचित उम्र के होते हैं और इसमें न केवल बुनियादी विटामिन होते हैं, बल्कि खनिज भी होते हैं, क्योंकि एंटीथिस्टेमाइंस लेने के बाद, कैल्शियम शरीर द्वारा खो दिया जा सकता है।
शल्य चिकित्सा संबंधी व्यवधान
सर्जन को केवल असाधारण मामलों में कण्ठमाला के उपचार में हस्तक्षेप करना पड़ता है। यह लड़कों और लड़कियों में जननांग ग्रंथियों की सूजन पर लागू होता है, जो दवा उपचार का जवाब नहीं देता है। लड़कों को अंडकोष के ट्यूनिका अल्बुगिनेया में एक चीरा लगाया जाता है, अंडाशय की गंभीर सूजन वाली लड़कियों को लैप्रोस्कोपिक हस्तक्षेप से गुजरना पड़ सकता है। आमतौर पर ऐसी कोई आवश्यकता नहीं होती है, और ये कण्ठमाला के लिए मौजूदा चिकित्सा पद्धति की तुलना में अधिक हताश उपाय हैं।
औषधालय का अवलोकन
मम्प्स के बाद सभी बच्चों को एक महीने के लिए स्थानीय पॉलीक्लिनिक में निगरानी की जानी चाहिए। जिन बच्चों को केंद्रीय तंत्रिका तंत्र से जटिलताओं का सामना करना पड़ा है, उन्हें 2 साल के लिए एक न्यूरोलॉजिस्ट और संक्रामक रोग विशेषज्ञ के साथ पंजीकृत किया गया है। गोनाड्स की हार के बाद बच्चों को कम से कम 2-3 वर्षों के लिए एक मूत्र रोग विशेषज्ञ और एंडोक्रिनोलॉजिस्ट द्वारा देखा जाता है। अग्न्याशय की सूजन के बाद, बच्चे को कम से कम एक वर्ष के लिए गैस्ट्रोएन्टेरोलॉजिस्ट द्वारा देखा जाना चाहिए।
घूस
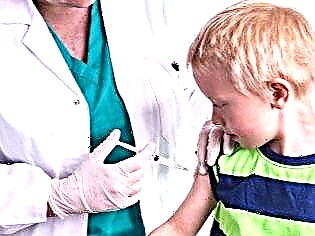
कण्ठमाला एक घातक बीमारी नहीं माना जाता है, और मृत्यु दर बेहद कम है। लेकिन जटिलताओं और लंबे समय तक कण्ठमाला के परिणाम काफी खतरनाक हैं, इसलिए बच्चों को कण्ठमाला के खिलाफ टीका लगाया जाता है। दुर्भाग्य से, अभी भी ऐसे माता-पिता हैं जो कुछ व्यक्तिगत कारणों से टीका से इनकार करते हैं। यह ध्यान दिया जाना चाहिए कि वर्तमान में इस तरह के टीकाकरण से नुकसान के कोई चिकित्सकीय औचित्य नहीं हैं।
नेशनल वैक्सीनेशन शेड्यूल द्वारा प्रदान किए जाने वाले मम्प्स के खिलाफ पहला टीकाकरण 1 वर्ष की आयु के बच्चे को दिया जाता है।
यदि इस समय बच्चा बीमार है, तो उसका टीकाकरण नहीं किया जा सकता है, तो बाल रोग विशेषज्ञ डेढ़ साल तक के टीके की शुरूआत को स्थगित कर सकता है। दूसरा टीकाकरण 6 वर्ष की आयु में एक बच्चे को दिया जाता है, बशर्ते कि इस उम्र से पहले उसके पास कण्ठमाला न हो।
टीकाकरण के लिए, एक जीवित टीका का उपयोग किया जाता है, जिसमें कमजोर, लेकिन वायरस के वास्तविक कण होते हैं। वैक्सीन का उत्पादन रूस में होता है। सूक्ष्म रूप से टीका लगाया।
एक ही दवा को एक बच्चे को एक अनिर्धारित आधार पर प्रशासित किया जाता है यदि वह एक व्यक्ति के साथ संपर्क में आया है। इस मामले में, टीका लगाना जरूरी है संपर्क के बाद 72 घंटे से अधिक नहीं। यदि बच्चे को पहले टीका लगाया गया था, तो लाइव पैरामाइक्सोवायरस युक्त दवा के तत्काल प्रशासन की आवश्यकता नहीं है। ज्यादातर रूस में, बच्चों को एक तीन-घटक दवा, बेल्जियम या अमेरिकी के साथ टीका लगाया जाता है, जो एक साथ उन्हें खसरा और रूबेला से बचाता है।
टीबी संक्रमण के साथ, कुछ ऑन्कोलॉजिकल बीमारियों के साथ - एचआईवी संक्रमण के साथ, रोगजनक रूप से कमजोर प्रतिरक्षा वाले बच्चे - टीकाकरण से चिकित्सा उपचार प्राप्त करते हैं। उनमें से प्रत्येक के लिए, कण्ठमाला के खिलाफ टीकाकरण का निर्णय व्यक्तिगत रूप से किया जाता है, इसके लिए वे एक समय चुनते हैं जब बच्चे की स्थिति अधिक या कम स्थिर होती है। हेमटोपोइएटिक प्रणाली के रोगों वाले बच्चों में टीकाकरण को contraindicated है।
यदि बच्चा बीमार है, तो बुखार, तेज, पाचन विकार, दस्त या कब्ज होने पर टीकाकरण से इनकार कर दिया जाएगा। यह एक अस्थायी प्रतिबंध है जिसे बच्चे के बेहतर होने के तुरंत बाद हटा दिया जाएगा।
मम्प्स टीकाकरण पर एक अस्थायी वर्जित भी लगाया जाता है क्योंकि बच्चे को हार्मोनल दवाओं के साथ उपचार के एक कोर्स से गुजरना पड़ता है।


सावधानी के साथ, डॉक्टर एक बच्चे को चिकन प्रोटीन से एलर्जी के टीकाकरण की अनुमति देगा। वायरस के साथ चिकन भ्रूण को संक्रमित करते हुए, इसके आधार पर अधिकांश कण्ठमाला के टीके बनाए जाते हैं। कई माता-पिता गलती से मानते हैं कि एक बच्चे में इस तरह की एलर्जी एक निर्णायक चिकित्सा वापसी का आधार है। यह सच नहीं है। एलर्जी से पीड़ित लोगों के लिए भी वैक्सीन स्वीकृत है, डॉक्टर बस एक या दो घंटे के लिए टीकाकरण के बाद विशेष रूप से ध्यान से उनकी स्थिति का निरीक्षण करेंगे, ताकि एलर्जी की प्रतिक्रिया के मामले में, एंटीहिस्टामाइन बच्चे को जल्दी से प्रशासित हो।
एक वर्ष से कम उम्र के बच्चों को मूस की एक महामारी के दौरान भी टीका नहीं दिया जाता है।
इस मामले में, संक्रमित होने का जोखिम दवा प्रशासन से गंभीर जटिलताओं को प्राप्त करने के जोखिम से कम है। वैक्सीन को आधिकारिक तौर पर प्रतिक्रियात्मक नहीं माना जाता है, लेकिन व्यवहार में, डॉक्टर ध्यान देते हैं कि इसके बाद, गले में खराश, बुखार, गले की लालिमा संभव है। टीकाकरण के एक सप्ताह बाद तक कुछ बच्चों को अस्वस्थता महसूस नहीं होने लगती है। इस मामले में, बच्चे को बाल रोग विशेषज्ञ को दिखाया जाना चाहिए।

एक टीका लगाए गए बच्चे को कण्ठमाला हो सकती है। लेकिन यह संभावना बहुत कम है अगर बच्चे को टीका नहीं लगाया गया था। टीकाकरण के बाद बीमारी के मामले में बीमारी आमतौर पर जटिलताओं के बिना एक हल्के रूप में आगे बढ़ती है, और कभी-कभी भी बिना लक्षण लक्षण के। ऐसा होता है कि एक व्यक्ति को गलती से पता चलता है कि उसके खून में एंटीबॉडी हैं, कि वह एक बार मम्प्स था।
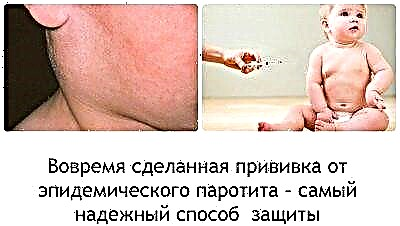
निवारण
महामारी कण्ठमाला एक बीमारी है जिसे केवल स्वच्छता के नियमों का पालन और सही खाने से संरक्षित नहीं किया जा सकता है। सबसे विश्वसनीय विशिष्ट प्रोफिलैक्सिस टीकाकरण है। बाकी सब कुछ सही संगरोध उपाय है जो बच्चे के वातावरण से किसी की बीमारी के मामले में लिया जाता है।
रोगी को 10-12 दिनों के लिए अलग किया जाता है। इस समय के दौरान, एक बालवाड़ी या स्कूल 21 दिनों के लिए संगरोध है। परिसर, व्यंजन, खिलौनों का विशेष देखभाल के साथ इलाज किया जाता है, क्योंकि परमाइक्विरोइरस कीटाणुओं के संपर्क में आने से मर जाते हैं।

सभी बच्चों को जो पहले कण्ठमाला के खिलाफ टीकाकरण नहीं किया गया है, साथ ही साथ जिन बच्चों को अंत तक टीका नहीं लगाया गया है (दो में से एक टीकाकरण किया गया है), तत्काल टीकाकरण किया जाता है यदि तीन दिन से अधिक समय तक बीमार सहकर्मी से संपर्क नहीं किया जाता है। अपने दम पर, रोकथाम के लिए माता-पिता बच्चे की प्रतिरक्षा को मजबूत करने के लिए सब कुछ कर सकते हैं। यह जीवन का सही तरीका है, सख्त, पूर्ण और संतुलित पोषण, बच्चे के लिए शारीरिक गतिविधि।





