जैसे-जैसे बच्चे बड़े होते हैं, माता-पिता को बहुत कुछ करना पड़ता है - नींद की रातों से लेकर कई अलग-अलग बीमारियों तक। और बच्चे को आवश्यक सहायता प्रदान करने के लिए जितनी जल्दी हो सके कार्य करना बहुत महत्वपूर्ण है। यही कारण है कि माँ बन जाएगी, अगर डॉक्टर नहीं, तो कम से कम एक नर्स। बच्चों में होने वाली कई बीमारियों में, लारेंजिटिस पर ध्यान दिया जा सकता है। उसे दूर करने के लिए, माता-पिता को यह जानना चाहिए कि यह किस प्रकार का रोग है, इसके लक्षण और उपचार, दवाएं जो रोगी की स्थिति को कम करने में मदद करती हैं। यदि बच्चों में लैरींगाइटिस प्रकट होता है, तो लक्षण और उपचार क्या हैं?
लैरींगाइटिस क्या है?
लैरींगाइटिस स्वरयंत्र में स्थित मुखर डोरियों की सूजन है। स्वरयंत्र मुंह और श्वासनली की सीमा पर स्थित है। उसी क्षेत्र में एक एपिग्लॉटिस है, इसका कार्य भोजन और लार को निगलने पर स्वरयंत्र में प्रवेश करने से रोकना है।
 स्वरयंत्र में मुखर तार होते हैं - श्लेष्म झिल्ली के 2 सिलवटों जो मांसपेशियों के साथ-साथ उपास्थि को भी कवर करते हैं। आमतौर पर, स्नायुबंधन बहुत आसानी से बंद और खुलते हैं, कंपन और आंदोलन के माध्यम से आवाज़ पैदा करते हैं। लेकिन जब किसी बच्चे को लेरिन्जाइटिस होता है, तो ये लिगामेंट्स चिढ़ या सूजन हो जाते हैं। इस सूजन या सूजन से ध्वनियों का विरूपण होता है, जिससे आवाज कर्कश हो जाती है। लैरींगाइटिस के कुछ गंभीर मामले हैं जहां आवाज वास्तव में गायब हो जाती है।
स्वरयंत्र में मुखर तार होते हैं - श्लेष्म झिल्ली के 2 सिलवटों जो मांसपेशियों के साथ-साथ उपास्थि को भी कवर करते हैं। आमतौर पर, स्नायुबंधन बहुत आसानी से बंद और खुलते हैं, कंपन और आंदोलन के माध्यम से आवाज़ पैदा करते हैं। लेकिन जब किसी बच्चे को लेरिन्जाइटिस होता है, तो ये लिगामेंट्स चिढ़ या सूजन हो जाते हैं। इस सूजन या सूजन से ध्वनियों का विरूपण होता है, जिससे आवाज कर्कश हो जाती है। लैरींगाइटिस के कुछ गंभीर मामले हैं जहां आवाज वास्तव में गायब हो जाती है।
बच्चों में लैरींगाइटिस बहुत आम है। एक बच्चा ढूंढना मुश्किल है जो कम से कम एक बार बीमार नहीं हुआ है। यह बीमारी अक्सर शरद ऋतु और वसंत में होती है - ठंड के मौसम के जंक्शन पर।
उम्र के कारण, बच्चों के नासॉफिरिन्क्स में ठीक से पैथोजन नहीं हो सकता है जो अंदर घुस गया हो। और ये हानिकारक जीव नीचे गिर जाते हैं - ठीक गले में। एक वयस्क के लिए, लैरींगाइटिस केवल असहज है, लेकिन एक बच्चे के लिए, सूजन बड़ी समस्याओं की ओर ले जाती है, क्योंकि उसका गला बहुत संकीर्ण है।
क्यों खतरनाक है लैरींगाइटिस?
लेरिन्जाइटिस के तीव्र पाठ्यक्रम की लगातार जटिलताओं में से एक क्रोनिक कोर्स का अधिग्रहण है। लगातार बीमारी होने से आवाज का पूरा नुकसान हो सकता है।
डॉक्टर संभावित जटिलताओं की चेतावनी देते हैं जो वास्तव में रोगी के जीवन को खतरा देते हैं:
- एपिग्लॉटिस की सूजन;
- लेरिंजियल स्टेनोसिस;
- फोड़ा।
रोग का क्रोनिक कोर्स संचार संबंधी विकारों और लारेंजियल कार्यों का कारण है। पैथोलॉजी कैंसरग्रस्त ट्यूमर में म्यूकोसल कोशिकाओं के परिवर्तन का कारण बन सकती है।
कारण और जोखिम कारक
बेशक, स्पष्ट रूप से सही कारण स्थापित करना असंभव है, क्योंकि प्रत्येक बच्चे की व्यक्तिगत विशेषताएं हैं।
अक्सर रोग कई कारकों के प्रभाव में होता है:
- विभिन्न एटियलजि के जुकाम (एटिपिकल निमोनिया, इन्फ्लूएंजा, एडेनोवायरस, खसरा);
- साँस तत्वों की प्रतिक्रिया। ये पर्यावरण के एलर्जी घटक हैं (नए फर्नीचर, सभी वार्निश, पेंट, कम गुणवत्ता वाले प्लास्टिक से बने नए उपकरण), जानवरों के डैंडर, धूल। व्यवहार में, अधिकांश बाल रोग विशेषज्ञ परिवार के लैरींगाइटिस का सामना करते हैं, जब परिवार एक अपार्टमेंट में चले जाते हैं जहां फर्नीचर की मरम्मत की जाती है या प्रतिस्थापित किया जाता है;
- श्वसन प्रणाली की शारीरिक और शारीरिक संरचना (संकीर्ण गले और नासोफरीनक्स)। श्वसन प्रणाली की किसी भी सूजन से ऊतकों की सूजन (एडिमा) होती है, और बच्चे में स्वरयंत्र काफी संकुचित होता है, जो हवा के पारित होने को जटिल करता है;
- कम हवा की गुणवत्ता जहां बच्चा है (गर्म शुष्क हवा, धूल, निकास गैसें, धुएँ के रंग का कमरा);
- यांत्रिक कारक - स्वर की क्षति, आवाज की अधिकता जब गायन, चिल्ला, एक लंबी लंबी बातचीत के कारण;
- गैस्ट्रोओसोफेगल रिफ्लक्स बीमारी और विदेशी शरीर की आकांक्षा से लैरींगाइटिस हो सकता है।
 जोखिम समूह में वे बच्चे शामिल हैं जिन्हें नासोफरीनक्स की पुरानी बीमारियां हैं (जिसके परिणामस्वरूप नाक से सांस लेना बाधित होता है) या जिन्हें मौखिक गुहा के रोग हैं।
जोखिम समूह में वे बच्चे शामिल हैं जिन्हें नासोफरीनक्स की पुरानी बीमारियां हैं (जिसके परिणामस्वरूप नाक से सांस लेना बाधित होता है) या जिन्हें मौखिक गुहा के रोग हैं।
बच्चों में लैरींगाइटिस के लक्षण
रोग ने लक्षणों का उच्चारण किया है, इसलिए एक बच्चे में रोग की शुरुआत को पहचानना मुश्किल नहीं है।
मुख्य विशेषताएं:
- सूजन के क्षेत्र में श्लेष्म झिल्ली की स्वरयंत्र और एडिमा की लालिमा;
- छाल और सूखी खांसी;
- कर्कश या अनुपस्थित आवाज़;
- सिरदर्द और नासिकाशोथ;
- तापमान बढ़ जाता है, लेकिन महत्वपूर्ण रूप से नहीं;
- श्लेष्म झिल्ली की सूजन के साथ स्वरयंत्र की ऐंठन होती है, जिससे सांस लेने में कठिनाई होती है;
- स्वरयंत्र और शुष्क मुँह में गुदगुदी।
रोग के अन्य लक्षण भूख में कमी, सांस की तकलीफ हैं।
रात में (सुबह के करीब), लैरींगाइटिस वाले बच्चे में खांसी अधिक बार होती है और कभी-कभी घुटन के हमलों के साथ होती है।
एक वर्ष से कम उम्र के बच्चों में लैरींगाइटिस के लक्षण
बच्चे 4 - 5 साल के बच्चे वयस्कों को समझा सकते हैं कि उन्हें क्या चिंता है और यह कहाँ दर्द होता है, लेकिन शिशुओं में बीमारी के संकेतों को निर्धारित करना मुश्किल है। बच्चा अस्वस्थ महसूस करने के बारे में शिकायत नहीं कर पाएगा।
बच्चे की शारीरिक स्थिति और व्यवहार पर ध्यान देना महत्वपूर्ण है। किसी विशेषज्ञ से तुरंत संपर्क करें यदि आप शिशुओं में लेरिन्जाइटिस के निम्नलिखित अभिव्यक्तियों का पालन करते हैं:
- बच्चे को एक गंभीर सर्दी है;
- बच्चा सुस्त और बेचैन है;
- बच्चा मूडी है, और उसका रोना घरघराहट और सूखी घुटन खांसी के साथ है;
- शोर और सीटी फेफड़ों में सुनाई देती है;
- नीले रंग की नासोलैबियल त्रिकोण (यह सबसे महत्वपूर्ण संकेतों में से एक है, क्योंकि नीला रोग की प्रगति को इंगित करता है)।
जब शिशुओं में लैरींगाइटिस पाया जाता है, तो केवल एक योग्य बाल रोग विशेषज्ञ ही उपचार निर्धारित करेगा।
स्वरयंत्रशोथ रूपों
लैरींगाइटिस को तीव्र या पुरानी के रूप में वर्गीकृत किया जा सकता है। प्रत्येक प्रकार के लक्षण समान होते हैं लेकिन अवधि में भिन्न होते हैं।
क्रोनिक लेरिन्जाइटिस एक लंबी अवधि में विकसित होता है और हफ्तों या महीनों तक रहता है, जबकि तीव्र लैरींगाइटिस आमतौर पर अचानक आता है और कुछ दिनों (एक सप्ताह तक) के भीतर चला जाता है।
तीव्र स्वरयंत्रशोथ के प्रकार:
- कैटरियल लैरींगाइटिस। रोग का सबसे हल्का और सबसे सामान्य रूप, चूंकि केवल लैरींगियल म्यूकोसा सूजन है;
- कफयुक्त स्वरयंत्रशोथ। सूजन स्वरयंत्र के आस-पास के ऊतकों को प्रभावित करता है;
- स्टेनोसिस को स्वरयंत्रशोथ। सूजन सबग्लॉटिक क्षेत्र को प्रभावित करती है।
बहुत बार ऊपरी श्वासनली भड़काऊ प्रक्रिया में शामिल होती है। फिर लैरींगोट्राईसाइटिस पहले से ही होता है।
पुरानी स्वरयंत्रशोथ के प्रकार:
- भयावह रूप। गले की श्लेष्म झिल्ली मोटी हो जाती है, मुखर डोर पूरी तरह से बंद नहीं होती है, आवाज मफल हो जाती है और कर्कश हो जाती है;
- एट्रोफिक रूप। रोग के इस रूप के साथ, गले में सूखापन की एक स्पष्ट भावना मनाई जाती है, एक अनुत्पादक खांसी, कभी-कभी अत्यंत कठिन थूक के उत्पादन के साथ गीला, चिंता;
- क्रोनिक हाइपरट्रॉफिक लैरींगाइटिस। रोग का यह रूप एक स्पष्ट एडिमा की उपस्थिति की विशेषता है जो पूरे स्वरयंत्र के ऊतकों को कवर कर सकता है। इस मामले में, नोड्यूल ऊतकों पर बनते हैं, उनकी उपस्थिति कभी-कभी आवाज की पूर्ण हानि की ओर ले जाती है।
तीव्र स्वरयंत्रशोथ
एक आकस्मिक शुरुआत है और, एक नियम के रूप में, एक अल्पकालिक सूजन है। कई स्रोत हो सकते हैं।
बच्चों में वायरल लैरींगाइटिस
लैरींगाइटिस के सबसे तीव्र मामले वायरल संक्रमण के कारण होते हैं, जिनमें से सबसे आम हैं राइनोवायरस, इन्फ्लूएंजा वायरस, पैराइन्फ्लुएंजा वायरस, एडेनोवायरस, कोरोनावायरस। कमजोर प्रतिरक्षा प्रणाली वाले रोगियों में, अन्य वायरस जैसे दाद, एचआईवी और कॉक्सैवायरस भी संभावित कारण हो सकते हैं।
बैक्टीरियल लैरींगाइटिस
यह तीव्र लैरींगाइटिस का एक और महत्वपूर्ण कारण है और एक वायरल संक्रमण से जुड़ा हो सकता है।
सामान्य जीवाणु उपभेद:
- समूह ए स्ट्रेप्टोकोकस;
- स्ट्रेप्टोकोक्की निमोनिया;
- corynebacterium diphtheria;
- मोर्चेला कैटरलिज़िस;
- हेमोफिलस इन्फ्लुएंजा;
- बोर्डेटेला पर्टुसिस;
- बेसिलस एंथ्रेक्स;
- माइकोबैक्टीरियम ट्यूबरक्लोसिस।
फंगल लारेंजिटिस
फंगल लेरिन्जाइटिस आम है, लेकिन अक्सर इसका निदान नहीं किया जाता है और तीव्र लारेंजिटिस के 10% मामलों तक हो सकता है। दोनों कामकाजी और कमजोर प्रतिरक्षा प्रणाली वाले मरीजों में फंगल लेरिन्जाइटिस विकसित हो सकता है, जो कभी-कभी एंटीबायोटिक दवाओं या साँस की कॉर्टिकोस्टेरॉइड के पिछले उपयोग के परिणामस्वरूप होता है।
कवक के कुछ तनाव जो लैरींगाइटिस का कारण बन सकते हैं:
- histoplasm;
- blastomycosis;
- कैंडिडा (विशेष रूप से प्रतिरक्षाविज्ञानी व्यक्तियों में);
- cryptococcosis;
- Coccidioidomycosis।
आघात के कारण लैरींगाइटिस
अक्सर मुखर सिलवटों की अधिकता (अत्यधिक चीखना, गाना) के कारण विकसित होता है। हालांकि यह अक्सर मुखर डोरियों की बाहरी परतों को नुकसान पहुंचाता है, बाद में उपचार से मुखर डोरियों के शरीर विज्ञान में परिवर्तन हो सकते हैं। स्वरयंत्र में चोट लगने से भी स्नायुबंधन की सूजन हो सकती है।
लक्षण
तीव्र स्वरयंत्रशोथ बुखार, खरोंच और गले में एक दर्दनाक गुदगुदी से शुरू होता है। फिर एक खांसी होती है, जो जल्द ही नरम हो जाती है और कफ के साथ होती है। आवाज खुरदरी और कर्कश हो जाती है या पूरी तरह से गायब हो जाती है। जिन बच्चों को एलर्जी का खतरा होता है, उन्हें सांस लेने और घरघराहट करने में कठिनाई होती है। निगलने पर पसीना आना संभव है।
बच्चों में लेरिन्जाइटिस का बढ़ना
स्टैनोसिंग (ऑब्सट्रक्टिव) लेरिन्जाइटिस, जो डिप्थीरिया के कारण विकसित होता है, सच्चा समूह कहलाता है। एक अन्य संक्रामक मूल के प्रतिरोधी लारेंजिटिस के मामलों को "झूठी क्रुप" की अवधारणा में जोड़ा जाता है।
यह रोग विशेष रूप से छोटे बच्चों में होता है। यह स्वरयंत्र के छोटे आकार के कारण होता है, सबग्लॉटिक क्षेत्र में ढीले फाइबर की बहुतायत है। बच्चों में स्वरयंत्र की यह शारीरिक विशिष्टता सूजन और शोफ के तेजी से गठन का पक्षधर है।
1 से 3 साल के बच्चों में झूठे क्रुप के लगभग आधे मामले सामने आते हैं। 6 साल की उम्र के बच्चे शायद ही कभी बीमार होते हैं, वे कुल मामलों के केवल 9% के लिए जिम्मेदार हैं। झूठी मंडली का मौसमी प्रसार स्पष्ट है, इसका शिखर देर से शरद ऋतु और शुरुआती सर्दियों में है।
 झूठी मुद्रा अक्सर तीव्र राइनाइटिस, एडेनोओडाइटिस, ग्रसनीशोथ, इन्फ्लूएंजा, सार्स, खसरा, चिकनपॉक्स, स्कार्लेट ज्वर और अन्य संक्रमणों की जटिलता होती है। टॉन्सिलिटिस के क्रोनिक कोर्स के बहिर्गमन के कारण कभी-कभी गलत तरीके से क्रुप होता है।
झूठी मुद्रा अक्सर तीव्र राइनाइटिस, एडेनोओडाइटिस, ग्रसनीशोथ, इन्फ्लूएंजा, सार्स, खसरा, चिकनपॉक्स, स्कार्लेट ज्वर और अन्य संक्रमणों की जटिलता होती है। टॉन्सिलिटिस के क्रोनिक कोर्स के बहिर्गमन के कारण कभी-कभी गलत तरीके से क्रुप होता है।
ऑब्सट्रक्टिव लेरिन्जाइटिस उस सूजन में भिन्न होता है जो स्टेनोसिस के साथ होता है।
लेरिंजियल स्टेनोसिस कई रोगजनक तंत्रों के कारण होता है। सबसे पहले, गला घोंटने के साथ स्वरयंत्र की सूजन, सबग्लोटिक स्थान की मजबूत सूजन की विशेषता है, स्वरयंत्र इस स्थान में अंतर को बताता है। दूसरे, लेरिंजल मांसपेशियों की एक पलटा ऐंठन होती है, जो स्टेनोसिस द्वारा बढ़ जाती है। तीसरा, सूजन के कारण, लैरिंजियल म्यूकोसा की स्रावी गतिविधि बढ़ जाती है, जिससे बड़ी मात्रा में चिपचिपा बलगम बनता है। कफ काफी स्वरयंत्र के लुमेन को संकरा कर देता है।
उपरोक्त तंत्रों के कारण, प्रतिरोधी सिंड्रोम विकसित होता है - श्वसन पथ में वायु मार्ग का उल्लंघन।
ऑब्सट्रक्टिव लेरिन्जाइटिस की शुरुआत में, शरीर में अपर्याप्त ऑक्सीजन की आपूर्ति को श्वसन की मांसपेशियों के बढ़ते कामकाज और अधिक तीव्र श्वास द्वारा मुआवजा दिया जाता है।
 स्टेनोसिस और रुकावट के स्तर में वृद्धि के साथ, विघटन की अवधि देखी जाती है। हाइपोक्सिया (ऑक्सीजन भुखमरी) के साथ गंभीर स्टेनोसिस के परिणामस्वरूप, मुख्य रूप से तंत्रिका और हृदय प्रणाली, साथ ही साथ अन्य ऊतकों और अंगों का काम बाधित होता है।
स्टेनोसिस और रुकावट के स्तर में वृद्धि के साथ, विघटन की अवधि देखी जाती है। हाइपोक्सिया (ऑक्सीजन भुखमरी) के साथ गंभीर स्टेनोसिस के परिणामस्वरूप, मुख्य रूप से तंत्रिका और हृदय प्रणाली, साथ ही साथ अन्य ऊतकों और अंगों का काम बाधित होता है।
लक्षण
एक श्रव्य भौंकने वाली खाँसी, स्वर बैठना और अकड़न - स्वरयंत्र के संकुचित होने के कारण शोर-शराबा। सांस लेने में तकलीफ (सांस लेने में मुश्किल) होती है। बच्चा बेचैन है। बुखार की डिग्री रोगज़नक़ के प्रकार और शरीर की प्रतिक्रिया पर निर्भर करती है। संभावित कम-ग्रेड बुखार (अक्सर पैरेन्फ्लुएंजा संक्रमण के साथ) और 40 ° C तक तापमान में वृद्धि (मुख्य रूप से इन्फ्लूएंजा के साथ)।
स्टेनोसिस की डिग्री
ऑब्सट्रक्टिव लेरिन्जाइटिस के नैदानिक संकेत सीधे लैरिंजियल स्टेनोसिस की डिग्री से संबंधित हैं:
- मैंने डिग्री की। सांस की तकलीफ बच्चे के तनाव और उत्तेजना से ही प्रकट होती है। गुदाभ्रंश पर, लम्बी साँस लेना और फेफड़ों में एकल घरघराहट की लाली की उपस्थिति, प्रेरणा के दौरान मुख्य रूप से प्रकट होती है;
- II डिग्री। आराम करने पर डिस्पेनिया की विशेषता है। Auscultation से घरघराहट का पता चलता है। नासोलैबियल त्रिकोण का एक नीला (सियानोटिक) रंग मौजूद है, जो ऑक्सीजन भुखमरी का संकेत देता है। तचीकार्डिया, बेचैनी, नींद की गड़बड़ी मौजूद है;
- III डिग्री। गंभीर श्वास कष्ट। एक स्पष्ट बड़ी "भौंकने वाली" खाँसी है, डिस्फ़ोनिया (आवाज़ की आवाज़ में गड़बड़ी), फैलाना सायनोसिस, टैचीकार्डिया। बचपन की चिंता सुस्ती, भ्रम, उनींदापन का रास्ता देती है। फेफड़ों में, साँस लेना और साँस छोड़ने पर, गैर-समान सूखा और नम घरघराहट सुनाई देती है;
- IV डिग्री। विशिष्ट क्रॉउपस "बार्किंग" खांसी और शोर श्वास अनुपस्थित है। अनियमित उथले श्वास, ब्रैडीकार्डिया (हृदय गति में कमी), हाइपोटेंशन (रक्तचाप में कमी) है। दौरे पड़ते हैं। भ्रमित चेतना एक हाइपोक्सिक कोमा में चली जाती है। ग्रेड IV स्टेनोसिस के साथ ऑब्सट्रक्टिव लेरिन्जाइटिस एसिफैक्शन के कारण घातक है।
जीर्ण स्वरयंत्रशोथ
क्रोनिक लेरिन्जाइटिस एक काफी सामान्य बीमारी है जिसमें स्वरयंत्र क्षेत्र के श्लेष्म झिल्ली की सूजन आवर्तक होती है।
अक्सर, बीमारी बार-बार सूजन के विकास के साथ होती है, ऊपरी श्वसन पथ में फैलती है।
कारण
कई कारक क्रोनिक लेरिन्जाइटिस का कारण बन सकते हैं, जिनमें शामिल हैं:
- लगातार तीव्र लैरींगाइटिस;
- चयापचय संबंधी विकारों से जुड़े रोग;
- इन्फ्लूएंजा या पुरानी संक्रामक बीमारियों की जटिलताओं;
- धूल, भोजन, या रासायनिक एलर्जी के संपर्क में;
- मुखर तंत्र पर दोहरावदार उच्च भार;
- भारी प्रदूषण और धूल भरी हवा की विशेषता वाले निवास स्थान;
- अचानक तापमान परिवर्तन;
- सुरक्षात्मक कार्यों को कमजोर करना;
- एलर्जी की प्रतिक्रिया;
- गैस्ट्रोइसोफ़ेगल रिफ़्लक्स।
लक्षण
क्रोनिक लेरिंजिटिस के लक्षण निरर्थक हैं, और उनकी अभिव्यक्ति सीधे मुखर डोरियों में रोग परिवर्तनों की गंभीरता पर निर्भर करती है।
सामान्य लक्षणों में स्वर बैठना, आवाज की कमी, गले में खराश और सूखी खांसी शामिल हैं। स्वरयंत्र क्षेत्र में स्थित स्पर्शक रिसेप्टर्स की उत्तेजना या श्वासनली और ब्रोन्ची में सूजन वाले घावों के क्षेत्र के गठन के कारण खांसी प्रकट होती है।
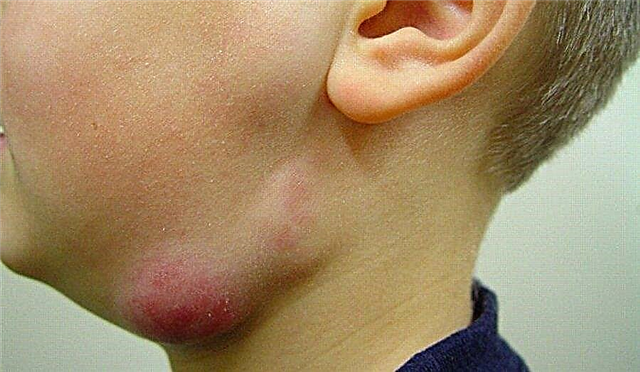
 बच्चे को बुखार, गर्दन में लिम्फ नोड्स की सूजन और निगलने में कठिनाई हो सकती है।
बच्चे को बुखार, गर्दन में लिम्फ नोड्स की सूजन और निगलने में कठिनाई हो सकती है।
भिन्नता अलग-अलग डिग्री में प्रकट होती है। कुछ बच्चों में, यह लक्षण केवल सुबह में होता है और दिन के दौरान गायब हो जाता है। लेकिन कभी-कभी रोगियों में लगातार डिस्फ़ोनिया होता है।
आपको एम्बुलेंस कब कॉल करना चाहिए?
- श्वास संबंधी विकार। यह रुक-रुक कर, अनियमित, कभी-कभी सांस की तकलीफ के साथ हो जाता है।
- विशेष रूप से शिशुओं में प्रतिरोधी लारेंजिटिस की घटना।
- लैरींगाइटिस की जटिल डिग्री।
- एक पुरानी प्रकृति के तंत्रिका तंत्र के रोगों की उपस्थिति, एलर्जी की प्रतिक्रिया और अन्य कारक जो स्थिति को खराब करते हैं।
- यदि बच्चे को खांसी, सांस लेने में तकलीफ का अनुभव होता है, तो तापमान को एक दिन से अधिक समय तक सामान्य से ऊपर रखा जाता है, एम्बुलेंस को तुरंत बुलाया जाना चाहिए।
ऑब्सट्रक्टिव लेरिन्जाइटिस के विकास के साथ, सांस लेने और सांस लेने में तकलीफ को कम करने के लिए सभी प्रयास किए जाने चाहिए, जिससे सांस लेने में तकलीफ हो। डॉक्टरों के आने से पहले, एक क्षारीय साँस लेना करें, बच्चे को एक नम कमरे में सीधा रखें, एक विचलित प्रक्रिया संभव है - एक गर्म पैर स्नान।
निदान
एक चिकित्सा पेशेवर थोड़ा परीक्षण के साथ डॉक्टर के कार्यालय में लेरिन्जाइटिस का निदान कर सकता है। परीक्षा अक्सर संक्षिप्त और कान, नाक, गले की जांच और जुकाम के अन्य संभावित कारणों की तलाश तक सीमित होती है।यदि गला लाल है और स्ट्रेप गले के संक्रमण का संदेह है, तो रैपिड स्ट्रेप टेस्ट का आदेश दिया जा सकता है।
 यदि कर्कश आवाज एक पुरानी स्थिति बन जाती है, तो विशेषज्ञ को यह जानने के लिए एक विस्तृत सर्वेक्षण और परीक्षा आयोजित करनी चाहिए कि स्वरयंत्र इतने लंबे समय तक क्यों रहता है।
यदि कर्कश आवाज एक पुरानी स्थिति बन जाती है, तो विशेषज्ञ को यह जानने के लिए एक विस्तृत सर्वेक्षण और परीक्षा आयोजित करनी चाहिए कि स्वरयंत्र इतने लंबे समय तक क्यों रहता है।
ज्यादातर मामलों में, लैरींगाइटिस के निदान की पुष्टि करने के लिए कोई अतिरिक्त परीक्षण आवश्यक नहीं है। क्रोनिक लेरिन्जाइटिस के रोगियों में, रक्त परीक्षण, एक्स-रे, और अन्य नैदानिक परीक्षणों की आवश्यकता रोगी की परीक्षा के परिणाम और डॉक्टर के स्वर लहरी के बारे में संभावित चिंता पर निर्भर करेगी।
Laryngoscopy सबसे आम परीक्षण है जो मुखर डोरियों पर सीधे देखने और उनके कार्य का आकलन करने के लिए किया जाता है। प्रक्रिया एक पतली ट्यूब का उपयोग करती है जिसमें एक प्रबुद्ध फाइबर-ऑप्टिक कैमरा होता है, जिसे नाक के माध्यम से और निचले गले में डाला जाता है।
इस प्रक्रिया को करने वाले डॉक्टर यह देख सकते हैं कि क्या वोकल कॉर्ड्स में सूजन है, पॉलीप्स या ग्रोथ हैं और अगर वोकल कॉर्ड्स सांस लेने और बोलने के साथ ठीक से चल रहे हैं। यह परीक्षण अक्सर एक otorhinolaryngologist द्वारा किया जाता है, लेकिन कई अन्य डॉक्टरों और विशेषज्ञों को प्रत्यक्ष लैरींगोस्कोपी में प्रशिक्षित किया जाता है।
उपचार। शासन के क्षण
बीमारी के शुरुआती चरणों में व्यापक उपचार में निम्नलिखित सिफारिशों का कार्यान्वयन शामिल है।
- सख्त बिस्तर आराम।
- मुखर तंत्र पर लोड को सीमित करना। बच्चे को कम बात करनी चाहिए। यह मुश्किल है, लेकिन यह उपाय शीघ्र ठीक होने की कुंजी है। युवा बच्चों के लिए, जो लैरिन्जाइटिस विकसित करते हैं, ओवरेक्सर्टियन को सीमित करना विशेष रूप से महत्वपूर्ण है, क्योंकि वोकल कॉर्ड्स एक विकासात्मक अवस्था में हैं, और अति प्रयोग से अपूरणीय आवाज हानि हो सकती है।
- लगातार वायु नियंत्रण। सबसे अच्छा विकल्प कमरे में मध्यम नम हवा है। यह कमरे के एक ह्यूमिडिफायर और नियमित वेंटिलेशन का उपयोग करके प्राप्त किया जा सकता है।
- पेय का खूब सेवन करें - फल पेय, हर्बल चाय, दूध, बोतलबंद पानी। मुख्य लक्ष्य सूखी खांसी को रोकना, नशा को कम करना है।
- संतुलित आहार, विटामिन, चिड़चिड़े भोजन से परहेज। भोजन आहार और स्वस्थ है।
बच्चों में लैरींगाइटिस का इलाज कैसे करें?
मानक तैयारी
उपचार के मानक परिसर में दवाओं के कई समूहों का उपयोग शामिल है:
- एंटिहिस्टामाइन्स। दवाओं का यह समूह हमेशा बच्चों में लेरिन्जाइटिस के लिए निर्धारित होता है। वे न केवल श्लेष्म झिल्ली के शोफ को कम करते हैं, बल्कि बच्चे पर भी शांत प्रभाव डालते हैं, खासकर यदि आप रात में ये धन देते हैं (सुप्रास्टिन, ज़िरटेक, त्सट्रिन, ज़ोडक, क्लैरिटिन)।
- प्रतिपादक और रोग निरोधक दवाएं। फार्मेसी बाजार पर अनगिनत ऐसी दवाएं हैं। लेकिन चुनाव केवल एक बाल रोग विशेषज्ञ द्वारा किया जाना चाहिए। एक मजबूत पैरॉक्सिस्मल खाँसी के साथ, डॉक्टर उम्र के अनुसार एक खुराक में एंटीट्यूसिव या दवाओं के संयोजन की सिफारिश कर सकते हैं (गेरियन, सिनकोड, स्टॉपसिन फाइटो, लिबेकिन)। जब खांसी गीली हो जाती है, तो डॉक्टर सक्रिय संघटक ब्रोमहेक्सिन (सोल्विन, ब्रोंकोसैन), एसिटाइलसिस्टीन (फ्लुमुसिल), एंब्रॉक्सोल (लासोलवन, एंब्रोबीन) के साथ गीली खाँसी (अल्टिका, थर्मोप्सिस) के लिए दवाओं का सेवन कर सकता है।
- स्प्रे के रूप में तैयारी। सबसे प्रभावी स्प्रे में लुगोल स्प्रे, हेक्सोरल, मिरामिस्टिन, फारिंगोसेप्ट, स्टॉपांगिन हैं।
- ज्वरनाशक। 38.5 डिग्री सेल्सियस से अधिक के उच्च तापमान पर, बच्चों के लिए अनुशंसित पेरासिटामोल या इबुप्रोफेन दिया जा सकता है।
लैरींगाइटिस के लिए एंटीबायोटिक्स
लैरींगाइटिस के लिए एंटीबायोटिक चिकित्सा का उपयोग केवल निम्नलिखित कारणों से उचित है:
- बैक्टीरियल सूजन मौजूद है, जो निदान के बाद ही पता चला है (प्रयोगशाला परीक्षणों, लेरिंजल म्यूकोसा से एक धब्बा लेना)।
- नशा - गंभीर बुखार, ठंड लगना, कमजोरी, भूख की कमी।
अक्सर बाल रोग विशेषज्ञ फिर से इलाज के लिए एंटीबायोटिक दवाइयाँ लिख देते हैं, ताकि नतीजों से बचा जा सके।
केवल कुछ मामलों में लैरींगाइटिस बैक्टीरिया है, अक्सर एक वायरल संक्रमण होता है जिसे एंटीबायोटिक दवाओं के साथ इलाज नहीं किया जा सकता है।
एंटीबायोटिक्स जो अक्सर लैरींगाइटिस के लिए उपयोग किए जाते हैं:
- पेनिसिलिन की एक श्रृंखला (एमोक्सिस्लाव, फ्लेमक्लेव सॉल्टैब, ऑगमेंटिन);
- सेफलोस्पोरिन सिरप (सेफैडॉक्स, सीपिक्सिम, सुप्रैक्स), इंजेक्शन (फोर्टुम, सेफ्ट्रिएक्सोन);
- गंभीर स्वरयंत्रशोथ के लिए, एज़िथ्रोमाइसिन (ज़ेटामैक्स मंदता, सुमामेड, हेमोमाइसिन, एज़िट्रोक्स, इज़ेडेड) और अन्य मैक्रोलाइड्स (क्लेरिथ्रोमाइसिन, मैक्रोपेन) निर्धारित हैं।
लैरींगाइटिस के साथ साँस लेना
बचपन से कई से परिचित एक तस्वीर: ताजे उबले हुए आलू का एक पॉट या एक बंद टोंटी और एक बड़े तौलिया के साथ एक गर्म केतली, ध्यान से तैयार किया गया। दशकों के लिए, संक्रामक जीन के श्वसन पथ की सूजन का मुकाबला करने के लिए भाप साँस लेना एक पसंदीदा लोक तरीका रहा है। घरेलू उपकरणों को बदलने के लिए, तकनीकी आविष्कार प्रकट हुए हैं जो सबसे कुशल और सुरक्षित तरीके से बीमारी के फोकस को प्रभावित करते हैं।
लारेंजिटिस के लिए साँस लेना उपचार के सबसे प्रभावी तरीकों में से एक है।
उपचार का कोर्स 5-10 प्रक्रियाएं हैं।
मतभेद
सीमाओं में शामिल हैं:
- तीव्र साइनस;
- एक शुद्ध प्रकृति के नासोफरीनक्स में सूजन;
- ओटिटिस;
- जीवाणु संक्रमण;
- चिकित्सा के लिए उपयोग की जाने वाली दवाओं की सामग्री से एलर्जी;
- कमजोर प्रतिरक्षा रक्षा;
- कुछ प्रणालीगत रोग।
साँस लेना प्रकार
साँस लेना पारंपरिक रूप से विभाजित है:
- तापमान शासन द्वारा - ठंडा (कमरे के तापमान पर उपचार) और गर्म (साँस की दवा पहले से गरम है);
- एक औषधीय पदार्थ प्राप्त करने की विधि के अनुसार - भाप (सूखा या गीला) और हार्डवेयर (इनहेलर्स, नेबुलाइज़र)।
शीत साँस लेना में हर्बल अर्क और सुगंधित तेलों के साथ फोर्टिफाइ किए गए औषधीय अवयवों के साथ एरोसोल और स्प्रे का उपयोग शामिल है। वे केवल एक विशेषज्ञ द्वारा निर्धारित किए जाते हैं और थेरेपी का हिस्सा होते हैं, जिसमें एंटीबायोटिक्स, एंटीवायरल ड्रग्स और अन्य प्रकार के साँस लेना शामिल होते हैं।
गर्म तरीकों में भाप साँस लेना शामिल है, जो विभिन्न तरीकों से किया जाता है।
श्वास नरम होना चाहिए, गहरी साँसें अस्वीकार्य हैं ताकि स्वरयंत्र के श्लेष्म झिल्ली को न जलाएं।
समुद्री नमक और बेकिंग सोडा का उपयोग करने से साँस लेना एक सकारात्मक परिणाम देता है। बेकिंग सोडा के साथ क्षारीय साँस लेना बीमारी को दूर करने के लिए उपयोग किया जाता है। इस प्रक्रिया को पूरा होने में 8 मिनट से अधिक नहीं लगता है। सोडा समाधान के उपयोग से गले के श्लेष्म झिल्ली के शोफ में कमी होती है, प्रचुर श्लेष्म के साथ खांसी का पलटा सक्रियण होता है। साँस लेना दिन में 2 - 3 बार से अधिक नहीं किया जाना चाहिए।
जब कोई एलर्जी नहीं होती है, तो आवश्यक तेलों (देवदार, पाइन, जुनिपर, नीलगिरी) के साथ साँस लेना किया जा सकता है। आपको केवल एक गिलास पानी में तेल की कुछ बूँदें चाहिए।
इनहेलेशन के हार्डवेयर तरीके
अब आप आसानी से फार्मेसियों और विशेष दुकानों से भाप साँस लेना उपकरणों की खरीद कर सकते हैं। उनके उपयोग के साथ, उपचार प्रक्रिया बहुत आसान है। ऐसा ही एक उपकरण एक नेबुलाइज़र है। उपकरण कमरे के तापमान पर भाप उत्पन्न करता है। यह एयरोसोल स्वरयंत्र की दीवारों और मुखर डोरियों पर संघनित होता है। इस प्रकार, दवा सूजन प्रक्रिया के केंद्र में सीधे कार्य करती है।
आज, अस्पताल और घर दोनों में साँस लेना छिड़काव किया जाता है।
तीन प्रकार के नेब्युलाइज़र हैं:
- अल्ट्रासोनिक;
- कंप्रेसर;
- जाल छिटकानेवाला।
अल्ट्रासोनिक नेब्युलाइज़र मुख्य रूप से अस्पताल की सेटिंग्स में उपयोग किए जाते हैं। अल्ट्रासोनिक तरंगों के संपर्क में आने से तरल दवा का एक मेडिकल एरोसोल बनता है।
कंप्रेसर नेब्युलाइज़र, एक विशेष कक्ष में हवा को संपीड़ित करता है, तरल दवाओं को चिकित्सीय वाष्प में परिवर्तित करता है। दवा की संरचना परेशान नहीं है। यह आपको इस डिवाइस के लिए उपयुक्त सभी दवाओं का उपयोग करने में सक्षम बनाता है। डिवाइस का बड़ा आकार और बच्चों को डराने वाले बहुत सारे शोर इसके नुकसान हैं।
 तीसरे प्रकार का नेबुलाइज़र (मेष इनहेलर्स) कंप्रेसर और अल्ट्रासोनिक इनहेलर्स का सबसे अच्छा संयोजन करता है। कम आवृत्ति की अल्ट्रासोनिक तरंगों की कार्रवाई के तहत, एक सूक्ष्मता से फैला हुआ एरोसोल बनाया जाता है। उसी समय, उपकरण शोर नहीं बनाते हैं, छोटे होते हैं, और दवा को नीचा नहीं करते हैं। मुख्य नुकसान उच्च कीमत है।
तीसरे प्रकार का नेबुलाइज़र (मेष इनहेलर्स) कंप्रेसर और अल्ट्रासोनिक इनहेलर्स का सबसे अच्छा संयोजन करता है। कम आवृत्ति की अल्ट्रासोनिक तरंगों की कार्रवाई के तहत, एक सूक्ष्मता से फैला हुआ एरोसोल बनाया जाता है। उसी समय, उपकरण शोर नहीं बनाते हैं, छोटे होते हैं, और दवा को नीचा नहीं करते हैं। मुख्य नुकसान उच्च कीमत है।
एक नेबुलाइज़र के साथ साँस लेना
प्रक्रिया नियम:
- बैठने के दौरान प्रक्रिया की जाती है, डिवाइस को सीधा होना चाहिए;
- साँस लेना के दौरान, मौन मनाया जाना चाहिए;
- खाने के छह घंटे बाद प्रक्रिया शुरू नहीं होनी चाहिए;
- प्रक्रिया के बाद, आपको घंटों या खाने के लिए बात करने की ज़रूरत नहीं है;
- यदि एक गले में खराश मुंह के माध्यम से दवा को साँस लेने और बाहर निकालने की अनुमति नहीं देता है, तो इसे एक विशेष मुखौटा में करें;
- आप निर्देशों के अनुसार खारा के साथ दवा को पतला कर सकते हैं;
- प्रक्रिया की अवधि 10 मिनट से अधिक नहीं है;
- साँस लेने के बाद, डिवाइस को आसुत जल से धोया जाता है और सूखा मिटा दिया जाता है।
3 से 4 वर्ष की आयु के बच्चों के लिए, इनहेलेशन थेरेपी को केवल उपचार योजना के नुस्खे में शामिल किया गया है, क्योंकि संभावित रुकावट का जोखिम लाभ से अधिक है। 3 से 7 साल तक, भाप के संपर्क में आना संभव है, लेकिन केवल बहुत सावधानी से। 8 - 10 वर्षों के बाद, बच्चों के लिए साँस लेना की प्रभावशीलता वयस्कों के लिए समान है।
निवारण
ताजी हवा में अपने बच्चे के साथ नियमित रूप से टहलें, घर में हवादार करें, सही दिनचर्या का निरीक्षण करें और सही आहार की निगरानी करें।
उन कमरों में जहां बच्चा सोता है और समय बिताता है, 18 डिग्री सेल्सियस के तापमान के साथ एक शांत, नम माइक्रॉक्लाइमेट बनाएं।
रोकथाम में तीव्र जुकाम के विकास को रोकना, बीमार लोगों के साथ निकट संपर्क से बचना, और बाहर होने और खाने से पहले हाथ धोना भी शामिल है।
सख्त करना वांछनीय है।
अपने मुखर तार को गर्म रखें।